Patofyziologie
Syndromy ortostatické intolerance označují příznaky, při nichž vzpřímená poloha (nejčastěji pohyb ze sedu nebo lehu do vzpřímené polohy) způsobuje symptomatickou arteriální hypotenzi. Syndromy ortostatické intolerance vznikají, když je autonomní nervový systém neschopný a nedokáže reagovat na výzvy kladené vzpřímenou polohou.
Druhou významnou příčinou je „objemová deplece“, kdy autonomní nervový systém sám o sobě není vyšinutý, ale není schopen udržet krevní tlak v důsledku sníženého cirkulujícího objemu (1).
Léky vyvolané autonomní selhání je pravděpodobně nejčastější příčinou ortostatické intolerance. Diuretika a vazodilatancia způsobují centrální depleci objemu; tricyklická antidepresiva, fenothiaziny, antihistaminika, levodopa (Parkinsonova choroba) a inhibitory MAO působí přímo na centrální nervový systém. Účinky alkoholu zahrnují jak přímé akutní působení na centrální nervový systém, tak i centrální depleci objemu.
Primární autonomní selhání zahrnuje primární degenerativní onemocnění centrálního nervového systému. Vyskytuje se ve středním věku nebo později. U čistého autonomního selhání (PAF) nejsou nikdy postiženy jiné neurologické systémy, ale u mnohočetné systémové atrofie (MSA) se v určité fázi onemocnění objevují parkinsonské, pyramidové a/nebo mozečkové příznaky.
Sekundární autonomní selhání označuje poškození autonomního nervového systému způsobené jinými chorobami. Může k němu dojít v důsledku mnoha poruch, ale v číselném vyjádření jsou pravděpodobně nejdůležitějšími poruchami diabetes mellitus, selhání ledvin nebo jater a zneužívání alkoholu.
Syndrom posturální ortostatické tachykardie je mírnější forma idiopatické částečné periferní dysautonomie, při níž je porucha autonomního nervového systému reagovat na vzpřímenou polohu částečně kompenzována kompenzační tachykardií. Mechanismus není zcela znám; předpokládá se vyšší odtok sympatiku do srdce vzhledem k periferním poruchám nebo srdeční beta-adrenergní hypersenzitivita (2,3). Podobnost existuje mezi syndromem posturální ortostatické tachykardie a chronickým únavovým syndromem.
Výše uvedené poruchy se liší od neurálně zprostředkovaných reflexních synkop absencí vagové bradykardie, která obvykle charakterizuje vazovagální reflex. Navíc na rozdíl od ostatních syndromů ortostatické intolerance, u nichž dochází k selhání reakce autonomního nervového systému na vzpřímenou polohu, se u reflexních synkop obecně předpokládá „iperaktivní“ reflex spouštěný různými podněty, mezi nimiž je stání jedním z nejdůležitějších. V klinickém prostředí se však oba stavy do jisté míry překrývají a vazovagální reakce může být konečným důsledkem počáteční ortostatické hypotenze.
Klinické formy
Nejčastější příznaky související s posturálním stavem (4) lze seskupit do 7 položek: závratě a presynkopa; poruchy zraku (včetně rozmazání, změny barev, bělma, šedi, zvýšeného jasu, ztmavnutí nebo zčernání a vidění v tunelu); poruchy sluchu (včetně zhoršeného sluchu, praskání a hučení v uších); bolesti v krku (týlní/paracervikální a ramenní oblasti), bolesti v dolní části zad nebo prekordiální bolesti; slabost, únava, letargie; palpitace a hyperhidróza; synkopa.
Symptomatologie je u všech forem ortostatické intolerance podobná (viz níže) a rozdíly jsou způsobeny především různou časovou prodlevou mezi vstáváním a hypotenzí.
Klasicky se studie zabývající se ortostatickou intolerancí zaměřovaly na pacienty s rychlou ortostatickou hypotenzí v důsledku autonomního selhání. Běžně používaná definice je pokles systolického krevního tlaku >20 mmHg nebo pod 90 mmHg během 3 minut s příznaky mozkové hypoperfuze (5). Tato definice pochází z konsenzu určeného k použití u pacientů s autonomním selháním. Ortostatická hypotenze je častější v ranních hodinách. Jakékoli faktory, které zvyšují venózní pooling v dolní končetině, jako je například horké počasí nebo požití alkoholu, také zhoršují ortostatickou hypotenzi. U některých pacientů vzniká syndrom hypertenze vleže střídající se s hypotenzí ve stoje, pravděpodobně v důsledku zhoršené vazidilatace v poloze vleže. Přítomnost hypertenze vleže a hypotenze ve stoje činí léčbu obzvláště náročnou. S progresí onemocnění se u pacienta může vyvinout chronotropní insuficience, která podmiňuje relativně konstantní srdeční frekvenci při změně polohy nebo při námaze (obr. 1).
Obr. 1. Chronotropní insuficience. Testování náklonu u pacienta s rychlou ortostatickou hypotenzí v důsledku primárního autonomního selhání. Shora dolů jsou zobrazeny křivky srdeční frekvence a křivky krevního tlaku (systolický, diastolický a střední). Chybí adaptace krevního tlaku na vzpřímenou polohu. Krevní tlak v průběhu testu mírně a postupně klesá a pacient má závažné presynkopální příznaky. Srdeční frekvence se nemění, což naznačuje selhání adaptace srdce na vzpřímenou polohu (chronotropní insuficience)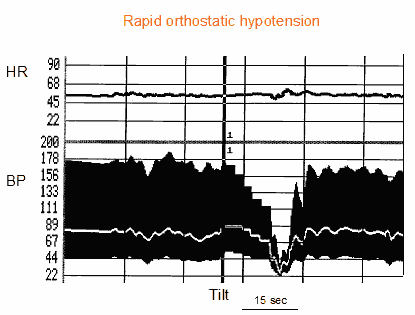
Iniciální ortostatická hypotenze je definována jako přechodný pokles systolického krevního tlaku do 15 s po postavení >40 mmHg a vymizení do 20-30 s. Dochází k okamžitému zvýšení srdeční frekvence (6). Vše ostatní je normální. Dalším důsledkem jsou příznaky krátkého pocitu lehké závratě doprovázené někdy zrakovými obtížemi téměř okamžitě po velmi krátkém vstávání. Je způsoben časovým nesouladem mezi srdečním výdejem a cévní rezistencí. Existují skupiny, které jsou počáteční ortostatickou hypotenzí obzvláště ohroženy. Do první skupiny patří mladí pacienti s astenickým habitusem. Tito pacienti mají často také posturální ortostatickou tachykardii a tendenci omdlévat při delším stání. Není známo, zda hrají roli další mechanické faktory, jako je komprese duté žíly při vstávání. Druhou skupinu pacientů tvoří ti, kteří užívají léky zasahující do vazokonstrikčních mechanismů, jako jsou beta-blokátory nebo látky blokující odtok sympatiku a psychiatrické léky (6).
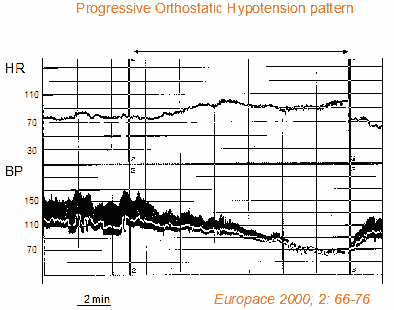
Progresivní ortostatická hypotenze je stav odlišný od klasického rychlého autonomního selhání. Progresivní ortostatická hypotenze je charakterizována pomalým progresivním poklesem systolického krevního tlaku (spolu s kompenzačním zvýšením srdeční frekvence) při zaujmutí polohy ve stoje. Tito pacienti obvykle zůstávají po postavení se zpočátku asymptomatičtí a po několika minutách stání se u nich rozvinou hypotenzní příznaky, které způsobují ortostatickou intoleranci. Progresivní ortostatická hypotenze se také liší od neurálně zprostředkovaných reflexních synkop, protože chybí vagová bradykardie, která obvykle charakterizuje vazovagální reflex. Progresivní ortostatická hypotenze se běžně vyskytuje u starších osob v důsledku věkem podmíněné poruchy baroreflexem zprostředkované vazokonstrikce a chronotropních reakcí srdce, jakož i v důsledku zhoršení diastolického plnění srdce. Tito pacienti mají obvykle jedno nebo více přidružených komorbidních onemocnění a jsou léčeni vazoaktivním lékem/léky (7,8). Tato forma ortostatické hypotenze se často diagnostikuje pomocí tilt testu, který ukazuje typické vzorce poklesu systolického krevního tlaku v průběhu několika minut (spolu s kompenzačním zvýšením srdeční frekvence) (obr. 2).
Obr. 2. Ortostatická hypotenze. Náklonový test u pacienta s progresivní ortostatickou hypotenzí. Shora dolů je zobrazena křivka srdeční frekvence a křivky krevního tlaku (systolický, diastolický a střední). Chybí adaptace krevního tlaku na vzpřímenou polohu. Krevní tlak v průběhu testu mírně a postupně klesá a pacient má závažné presynkopální příznaky. Srdeční frekvence kontinuálně stoupá až do konce testu. Nedochází k jasné vazovagální reakci.
Syndrom posturální ortostatické tachykardie postihuje především ženy (poměr 5:1 s muži) ve věku 15-50 let. Tato forma se liší od progresivní ortostatické hypotenze, protože zvýšení srdeční frekvence je větší a dochází k menšímu poklesu krevního tlaku (obr. 3). Nejčastějšími příznaky jsou proto palpitace a slabost. Skromná fyzická aktivita může symptomatologii značně zesílit a dokonce omezit většinu běžných denních činností. Někdy se objevuje hyperventilace, úzkost, ztráta koncentrace a paměti, třes, poruchy žaludeční motility a bolesti hlavy, což může mylně nasvědčovat spíše diagnóze panické poruchy a chronického úzkostného stavu než diagnóze syndromu posturální ortostatické tachykardie. Vzhledem k tomu, že nedochází k závažnému autonomnímu selhání, je fyzikální vyšetření neprůkazné a pacientovi je řečeno, že „vše je v normě“ (2,3).
Obrázek 3. Testování náklonu u pacienta se syndromem posturální ortostatické intolerance (POTS). Shora dolů jsou zobrazeny křivky srdeční frekvence a křivky krevního tlaku (systolický, diastolický a střední). Během pasivní fáze se srdeční frekvence zvyšuje až na 135 tepů za minutu a dochází k mírnému poklesu krevního tlaku, což svědčí o neúplné kardiovaskulární adaptaci na vzpřímenou polohu; zvýšení srdeční frekvence částečně kompenzuje snížení průtoku krve způsobené hypotenzí a přispívá k udržení dostatečného průtoku krve mozkem, aby se zabránilo synkopě. V této fázi má pacient příznaky způsobené mírnou mozkovou hypoperfuzí (závratě, slabost) a tachykardií (palpitace). Podání 0,4 mg nitroglycerinu (TNT) způsobí další zvýšení srdeční frekvence na 160 tepů/min a pokles krevního tlaku na 90 mmHg. Tyto hemodynamické změny jsou pravděpodobně spouštěčem následující vazovagální reakce, která je charakterizována snížením srdeční frekvence (vagový odtok) a náhlou změnou sklonu křivky krevního tlaku (stažení sympatiku).
Léčba
Některé příčiny (např. deplece objemu, vyvolaná léky) jsou přechodné problémy, které reagují na léčbu a nemají dlouhodobé následky. Jiná onemocnění způsobující primární a sekundární autonomní selhání mají dlouhodobé následky a mohou potenciálně zvýšit mortalitu – v závislosti na závažnosti základního onemocnění.
U starších pacientů s ortostatickou hypotenzí je prognóza do značné míry určena komorbidními onemocněními (1). Je třeba mít na paměti, že u dysautonomních poruch (na rozdíl od reflexních synkop) je hypotenzní synkopa pouze jedním z aspektů širší konstelace příznaků souvisejících s autonomním selháním. Lékař by proto neměl pacientovi dávat nerealistická očekávání ohledně toho, které příznaky lze a které nelze odstranit. Lékař i pacient by si měli být vědomi toho, že tyto poruchy mohou mít progresivní charakter a že terapii bude možná nutné v průběhu času měnit.
Všem pacientům je vhodné poskytnout rady a poučení o faktorech, které ovlivňují systémový krevní tlak, jako je vyhýbání se náhlým změnám polohy hlavy směrem vzhůru, dlouhodobému stání v klidu, vysoké teplotě prostředí (včetně horkých koupelí, sprchování), velké námaze, velkým jídlům, alkoholu a lékům s vazodepresivními účinky. Ambulantní záznamy krevního tlaku mohou být užitečné při zjišťování okolností (např. denní doba), kdy je kolísání krevního tlaku nejzávažnější. Tyto záznamy mohou také pomoci identifikovat hypertenzi vleže / noční hypertenzi u léčených pacientů.
Další zásady léčby používané samostatně nebo v kombinaci je vhodné zvážit individuálně u každého pacienta:
- Chronické zvětšení intravaskulárního objemu podporou vyššího než běžného příjmu soli a příjmu tekutin 2-2,5 litru denně. Mezi další možnosti patří použití fludrokortizonu v nízké dávce (0,1 až 0,2 mg denně) a zvednutí hlavy postele na bloky, aby se umožnila gravitační expozice během spánku.
- Dalšího přínosu pak lze dosáhnout pomocí prostředků, které zvyšují periferní odpor a snižují tendenci ke gravitačnímu posunu centrálního objemu směrem dolů. Kontrolovaná studie ukázala, že midodrin je lepší než placebo (9)
- Zajímavé je, že řada pacientů s autonomním selháním bude anemická. Studie (10) prokázala, že subkutánní injekce erytropoetinu při současném zvýšení krevního obrazu způsobí také dramatické zvýšení krevního tlaku.
- Nedávná klinická studie ukázala, že izometrické protitlakové manévry nohou (překřížení nohou) nebo paží (sevření rukou a napnutí paží) jsou schopny vyvolat významné zvýšení krevního tlaku ve fázi hrozících příznaků, což ve většině případů umožňuje pacientovi zabránit ztrátě vědomí nebo ji oddálit (11)
- Důvodem pro použití elastické kompresivní bandáže je vyvinutí vnějšího protitlaku na kapacitní ložiska břicha a nohou s cílem zlepšit žilní návrat k srdci. Kompresní bandáž dolních končetin o tlaku 30-40 mmHg účinně zabraňuje ortostatickému systolickému poklesu krve a snižuje symptomy u starších pacientů postižených progresivní ortostatickou hypotenzí. Domácí léčba založená na samopodání elastických punčoch na nohy se zdá být proveditelná, bezpečná a většina pacientů ji dobře přijímá (7).
Obsah tohoto článku odráží osobní názor autora/ů a nemusí nutně vyjadřovat oficiální stanovisko Evropské kardiologické společnosti
.
