Folletos de la SCI: Cómo mantenerse sano después de una lesión medular
¿Qué es el intestino y qué hace?
El intestino es la última porción de su tracto digestivo y a veces se llama intestino grueso o colon. El tracto digestivo en su conjunto es un tubo hueco que se extiende desde la boca hasta el ano (ver ilustración). 
La función del aparato digestivo es introducir los alimentos en el cuerpo y eliminar los desechos. El intestino es el lugar donde se almacenan los productos de desecho de la alimentación hasta que se vacían del cuerpo en forma de movimiento intestinal (heces, excrementos).
La defecación se produce cuando el recto (última porción del intestino) se llena de heces y el músculo que rodea el ano (esfínter anal) se abre (véase el diagrama siguiente).
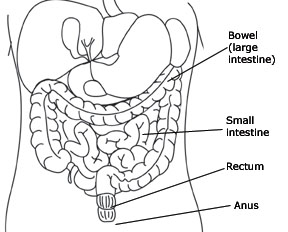
Con una lesión de la médula espinal, pueden producirse daños en los nervios que permiten a una persona controlar los movimientos intestinales. Si la lesión de la médula espinal está por encima del nivel T-12, se puede perder la capacidad de sentir cuando el recto está lleno. Sin embargo, el músculo del esfínter anal permanece tenso y los movimientos intestinales se producen de forma refleja. Esto significa que cuando el recto esté lleno, se producirá el reflejo de defecación, vaciando el intestino. Este tipo de problema intestinal se denomina neurona motora superior o intestino reflejo. Se puede controlar haciendo que el reflejo de defecación se produzca en un momento y lugar socialmente adecuados.
Una lesión de la médula espinal por debajo del nivel T-12 puede dañar el reflejo de defecación y relajar el músculo del esfínter anal. Esto se conoce como una neurona motora inferior, intestino flácido o arreflexia. El manejo de este tipo de problema intestinal puede requerir intentos más frecuentes de vaciar el intestino y soportar o eliminar manualmente las heces.
Ambos tipos de intestino neurálgico pueden manejarse con éxito para prevenir las deposiciones no planificadas y otros problemas intestinales como el estreñimiento, la diarrea y la impactación.
¿Qué métodos se pueden utilizar para vaciar el intestino?
El programa intestinal de cada persona debe ser individualizado para adaptarse a sus propias necesidades, al tipo de daño nervioso (neurona motora superior o inferior) y a otros factores (véase «Qué factores pueden afectar al éxito del programa intestinal», más adelante). Los componentes de un programa intestinal pueden incluir cualquier combinación de los siguientes:
- Extracción manual
Extracción física de las heces del recto. Esto puede combinarse con una técnica de carga hacia abajo llamada maniobra de Valsalva (evite esta técnica si tiene una afección cardíaca). - Estimulación digital
Movimiento circular con el dedo índice en el recto, que provoca la relajación del esfínter anal. - Supositorio
El supositorio rectal de bisocodilo (Dulcolax® o Magic Bullet®) estimula las terminaciones nerviosas del recto, provocando una contracción del intestino. La glicerina atrae el agua hacia las heces para estimular la evacuación. - Mini-enema (Enemeez®)
Suaviza, lubrica y atrae agua a las heces para estimular la evacuación.
¿Qué es un programa intestinal?
La mayoría de las personas realizan su programa intestinal en un momento del día que se ajusta a sus hábitos intestinales anteriores y a su estilo de vida actual. El programa suele comenzar con la inserción de un supositorio o un Enemeez®, seguido de un período de espera de aproximadamente 5 a 10 minutos para permitir que el estimulante haga efecto. Esta parte del programa debe realizarse, preferiblemente, en el inodoro o en el asiento del váter.
Después del período de espera, la estimulación digital se realiza cada 10-15 minutos hasta que el recto esté vacío. Las personas con un intestino flácido (arrefléxico) suelen omitir el supositorio o el mini-enema y comienzan su programa intestinal con la estimulación digital o la extracción manual. La mayoría de los programas intestinales requieren entre 30 y 60 minutos para completarse.
Los programas intestinales varían de una persona a otra según sus preferencias y necesidades individuales. Algunas personas utilizan sólo la mitad de un supositorio, otras requieren dos supositorios y otras no utilizan ningún supositorio o mini-enema. Algunos eligen hacer todo el programa en la cama, mientras que otros se sientan en el inodoro desde el principio. Algunos descubren que el programa funciona mejor si pueden comer o beber una bebida caliente mientras está en marcha, otros encuentran que esto no es útil. Lo más importante es que usted descubra lo que funciona mejor para usted.
¿Qué factores pueden afectar el éxito del programa intestinal?
Cualquiera de los factores enumerados a continuación, o una combinación de factores, puede afectar al éxito de un programa intestinal. El cambio de un factor puede producir resultados casi inmediatamente, o puede tomar varios días para ver los resultados. Cambiar más de un factor a la vez dificulta la determinación de los efectos de los factores individuales, y puede aumentar el tiempo que se necesita para desarrollar un programa intestinal estable.
- Historia intestinal previa: ¿Cuáles han sido sus hábitos intestinales en el pasado?
- Tiempo: ¿Hace su programa intestinal por la mañana o por la noche? ¿A la misma hora todos los días? ¿Después de una comida o una bebida caliente? ¿Cuál es el intervalo entre los programas: medio día, un día o dos días? (Debe hacer un programa intestinal al menos cada 2 o 3 días para reducir el riesgo de estreñimiento, impactación y cáncer de colon).
- Privacidad y comodidad: ¿Comparte alguien su baño? ¿Tiene suficiente tiempo para completar su programa?
- Estrés emocional: ¿Se ha visto afectado su apetito? ¿Es capaz de relajarse?
- Posicionamiento: ¿Dónde hace su programa: en una silla cómoda, en un asiento de inodoro elevado, en el inodoro o en la cama? Probablemente funcione mejor cuando esté sentado debido a la gravedad.
- Líquidos: ¿Cuánto y qué tipo de líquido bebe? (El zumo de ciruela o el zumo de naranja pueden estimular los intestinos, u otro tipo de zumo de fruta puede funcionar mejor para usted).
- Alimentos: ¿Cuánta fibra o volumen (como frutas y verduras, salvado, panes y cereales integrales) consume? Algunos alimentos (como los productos lácteos, las patatas blancas, el pan blanco y los plátanos) pueden contribuir al estreñimiento, mientras que otros (como el exceso de fruta, la cafeína o los alimentos picantes) pueden ablandar las heces o provocar diarrea.
- Medicamentos: Algunos medicamentos (como la codeína, el Ditropan, la probantina y los antiácidos a base de aluminio como el Aludrox) pueden causar estreñimiento, mientras que otros (incluidos algunos antibióticos, como la ampicilina, y los antiácidos a base de magnesio como Mylanta y Maalox) pueden causar diarrea. Consulte a su médico para obtener información sobre los medicamentos que está tomando.
- Enfermedad: Un caso de gripe, un resfriado o una infección intestinal pueden afectar a su programa intestinal mientras está enfermo. (Incluso si su sistema digestivo no se ve directamente afectado, sus hábitos alimenticios, la ingesta de líquidos o la movilidad pueden cambiar, lo que puede alterar su programa intestinal).
- Nivel de actividad/movilidad: ¿Cuánto ejercicio hace? Cuánto tiempo pasa fuera de la cama?
- Clima: El tiempo caluroso aumenta la evaporación de los líquidos corporales, lo que puede provocar deshidratación y estreñimiento.
- Masaje externo: Masajear la parte inferior del abdomen con un movimiento circular, en el sentido de las agujas del reloj, de derecha a izquierda, aumenta la actividad intestinal.
- Valsalva: (aguantar hacia abajo)
Esta técnica no se recomienda para pacientes con problemas cardíacos. - Dispositivos de asistencia/adaptación
Pueden ser necesarios dispositivos como un insertador de supositorios, una extensión de dedo o un estimulador digital para ayudarle a establecer un programa intestinal satisfactorio.
Clinicas de SCI operadas por la Universidad de Washington:
Centro Médico Harborview
Clínica de Medicina de Rehabilitación
325 9th Ave., Seattle WA 98104
Enfermeras de la Clínica de Lesiones Medulares: 206-744-5862
Centro Médico de la Universidad de Washington
Clínica de Medicina de Rehabilitación
1959 NE Pacific, Seattle WA 98195
Enfermeras de la Clínica de Lesiones Medulares: 206-598-4295
