Introducción
La enfermedad pulmonar obstructiva crónica (EPOC) es una causa importante de mortalidad y morbilidad en todo el mundo moderno. La tasa de mortalidad de esta enfermedad está aumentando y se prevé que se convierta en la tercera causa de muerte en todo el mundo para el año 2020.1 No es posible definir la EPOC basándose únicamente en el volumen espiratorio forzado en los 1s (FEV1), por lo que la Iniciativa Global para la Enfermedad Pulmonar Obstructiva Crónica (GOLD) ha ideado una definición multidimensional para evaluar la EPOC.2 La nueva definición incluye la prevalencia de síntomas y la historia previa de exacerbaciones, además del valor del FEV1, y también hace hincapié en la evaluación de las comorbilidades. Para evaluar los síntomas, se recomienda la prueba modificada del Consejo de Investigación Médica (mMRC) o la prueba de evaluación de la EPOC (CAT). Además, se utilizó una escala de calidad de vida específica de la enfermedad (SGRQ, SF-36, CCQ) para evaluar el impacto de la enfermedad en la vida diaria. Algunos estudios han demostrado una fuerte relación entre el CAT y el Cuestionario Respiratorio de St. George (SGRQ).3,4 Ladeira et al.5 demostraron que el CAT estaba correlacionado con el índice BODE.
La EPOC es una enfermedad compleja e incluye componentes genéticos, celulares y moleculares. Hay muchas células y moléculas diferentes que participan en las vías inflamatorias. Se han utilizado varios indicadores para demostrar una posible inflamación sistémica relacionada con la enfermedad.6-9 La inflamación de las vías respiratorias y del parénquima pulmonar es un importante mecanismo patogénico de la EPOC. Además, la inflamación sistémica persistente puede estar asociada a diversas comorbilidades extrapulmonares y efectos pulmonares.10 Investigaciones recientes han aportado pruebas de la existencia de un «nuevo fenotipo inflamatorio sistémico de la EPOC». 7 En un estudio reciente, se ha demostrado que la comorbilidad cardiovascular y la diabetes se asocian a niveles más altos de algunos marcadores de inflamación sistémica.11 Por lo tanto, la carga genética, la inflamación sistémica y las enfermedades comórbidas se asocian a diversos fenotipos en la EPOC. Es esencial que se desarrollen nuevas perspectivas en el manejo de esta enfermedad.
Actualmente, la TAC se ha utilizado cada vez más para evaluar y monitorizar la EPOC. Aunque se han definido varios biomarcadores séricos en la EPOC, no existe un único biomarcador suficiente y eficaz que pueda utilizarse para evaluar el estado de los pacientes con EPOC. Se ha demostrado que los biomarcadores están asociados a varios parámetros como la inflamación, la hospitalización y la mortalidad.7-13 Sin embargo, no se ha demostrado claramente la relación entre el CAT y los biomarcadores. Por lo tanto, el presente estudio tiene como objetivo investigar los niveles de inflamación sistémica en la EPOC y determinar la relación entre el CAT y los marcadores de inflamación y la calidad de vida.
Materiales y métodosDiseño del estudio
Se trata de un estudio observacional transversal de una sola visita. Se reclutaron ciento diez pacientes con EPOC diagnosticados según los criterios GOLD14 y sesenta y cinco sujetos control entre febrero de 2013 y agosto de 2013. Los sujetos de control se eligieron entre los remitidos a una clínica de neumología y medicina interna del Hospital Universitario de Balikesir, sometidos a investigaciones rutinarias. Se obtuvo el consentimiento informado por escrito de todos los participantes y el estudio fue aprobado por el Comité de Ética Institucional de la Facultad de Medicina de la Universidad de Balikesir.
Todos los pacientes fueron sometidos a un examen físico, a una radiografía de tórax, a una prueba de función respiratoria y a análisis de sangre de rutina. Se registraron el número de exacerbaciones en el año anterior y los antecedentes de tabaquismo. La puntuación de disnea CAT, mMRC se llevó a cabo a través de entrevistas presenciales realizadas por el especialista pulmonar. Las puntuaciones del SGRQ fueron comunicadas por los pacientes. Para el grupo de control sano sólo se realizó una prueba de función respiratoria y análisis de sangre de rutina.
La población del estudio
Criterios de inclusión: Los pacientes se incluyeron si: (1) eran mayores de 40 años; (2) eran fumadores o exfumadores con un historial de tabaquismo ≥10 paquetes-año; (3) mostraban un FEV1
80% post-broncodilatador y un FEV1/FVC0,7. Los sujetos de control se incluyeron si: (1) eran mayores de 40 años; (2) no padecían ninguna enfermedad pulmonar según lo determinado por un médico; (3) tenían una espirometría normal (FEV1>85% y FEV1/FVC>0,7); y (4) tenían un historial de tabaquismo de
Criterios de exclusión: Se excluyeron los pacientes que: (1) tuvieron una exacerbación de la EPOC en las 6 semanas anteriores; (2) tenían un trastorno respiratorio distinto de la EPOC o una enfermedad maligna; (3) tenían una enfermedad inflamatoria crónica (vasculitis, enfermedad inflamatoria intestinal, artritis reumatoide, etc.) (4) tenía una enfermedad concomitante no controlada o grave (IM, arritmia, etc.).
Mediciones
Se registraron adecuadamente las características demográficas, la edad, el sexo, el hábito de fumar, el ingreso en un servicio de urgencias o la hospitalización durante el último año, las enfermedades acompañantes y los tratamientos existentes. Se definió una exacerbación como un empeoramiento de los síntomas que requería corticoides orales y/o antibióticos y/o hospitalización. Las enfermedades comórbidas se establecieron utilizando la historia clínica y los hallazgos de la exploración física durante la visita y se apoyaron en una revisión de los registros médicos disponibles. Se documentó la medicación actual, incluyendo inhaladores, antihipertensivos u otros medicamentos. Se midieron los índices de altura, peso e IMC, y también se realizó una espirometría de acuerdo con las directrices internacionales (ATS/ERS).15 La enfermedad se clasificó según la antigua y la nueva versión de la estadificación GOLD.14 En primer lugar, la estadificación espirométrica GOLD (basada en el FEV1 (1-4)) y en segundo lugar, la estadificación GOLD (clase A-D). La disnea se evaluó mediante la escala de disnea mMRC.16 Los pacientes con EPOC se clasificaron en A, B, C y D combinando la evaluación de los síntomas mediante las puntuaciones de disnea mMRC y el riesgo de exacerbación.
CAT: La validez y fiabilidad de la versión turca de esta escala se ha verificado previamente.17 El CAT incluye 8 ítems y arroja puntuaciones totales que van de 0 a 40; las puntuaciones más altas indican un deterioro del estado de salud más grave o un control menos satisfactorio de la EPOC.3
Cuestionario de calidad de vida: La calidad de vida se evaluó utilizando la traducción turca del Cuestionario de Enfermedades Respiratorias de St. George (SGRQ).18
Biomarcadores
Elegimos los biomarcadores basándonos en estudios anteriores.7,9-13 Las muestras de sangre tomadas a todos los sujetos se centrifugaron y se almacenaron a -80°C. Todas las muestras se analizaron al finalizar el estudio. El suero se estudió en un dispositivo de diagnóstico (BioTek, ELx 800, EE.UU.) con el uso de kits comerciales (eBioscience, Human TNF-α y Human IL-6 Platinum ELISA, Austria), y con los métodos de necrosis tumoral alfa (TNF-α) y un ensayo inmunoenzimático (ELISA) del nivel de interleucina 6 (IL-6). Los niveles de proteína C reactiva (PCR) se evaluaron con un analizador de química clínica (Cobes Integra 800, Roche diagnostics) utilizando un kit comercial. El valor de referencia de la PCR es de 0-0,5mg/L, mientras que el valor mínimo analizado de la IL-6 es de 0,92pg/ml. El valor mínimo analizado de TNF-α es de 2,3pg/ml. Las concentraciones de TNF-α e IL-6 de algunas muestras estaban por debajo del límite inferior de cuantificación (LLQ). En el análisis de los individuos con valores inferiores al LLQ, se utilizó un nivel nominal de la mitad del valor del LLQ para evitar un sesgo a la baja de los datos de la población.19
Análisis estadístico
Los valores medios de PCR de los grupos de EPOC y de control (3,2 (1,5,7,1), 1,3 (0,6,2,7)) se identificaron a partir de estudios similares.7 Después, en cada grupo, se calculó el tamaño de la muestra utilizando la fórmula de cálculo de la media con una precisión del 80% y un error del 5%. En consecuencia, se determinó que el tamaño de la muestra era de al menos 55 sujetos en cada grupo. Los resultados se presentan como media±SD, mediana o porcentaje, según corresponda. Se utilizó la prueba t de Student y el ANOVA para las pruebas paramétricas; la prueba U de Mann-Whitney, Kruskal-Wallis y la estadística chi-cuadrado se utilizaron para las pruebas no paramétricas de comparación de grupos. La prueba exacta de Fisher evaluó las diferencias entre los porcentajes de comorbilidades y las diferencias entre sexos. La prueba de chi-cuadrado evaluó las diferencias entre los porcentajes de comorbilidades. La correlación por pares de las variables continuas en los pacientes con EPOC se examinó mediante la correlación de Pearson. Un valor de p
0,05 se consideró estadísticamente significativo. Todos los análisis estadísticos se realizaron con el programa informático SPSS (versión 20.0).ResultadosCaracterización clínica de los sujetos
El estudio incluyó 110 pacientes (edad media de 64±8,9 años; 100 hombres (90,9%)), y 65 sujetos de control (edad media de 61,5±9,2 años; 55 hombres (84,6%)). Las características demográficas y clínicas de los grupos de pacientes y controles se indican en la Tabla 1. Cuarenta y cinco (40,9%) pacientes con EPOC tenían una enfermedad acompañante (cardiopatía isquémica (n=21), hipertensión (n=13), diabetes mellitus (n=8), otras (n=3)). La media del FEV1 fue del 48,8% del valor predicho y la media del FEV1/FVC: 55,4% en el grupo de EPOC. La puntuación media del CAT fue de 22,6 (±9,2), del mMRC: 1,9 (±0,9) y del SGRQ total: 58,4 (±22,2). De los 110 pacientes, el 9,1% estaban en estadio 1, el 37,3% en estadio 2, el 42,7% en estadio 3 y el 10,9% en estadio 4 según la clasificación espirométrica de la GOLD. Cuando se clasificó a los pacientes con respecto al estadiaje de la GOLD, el 27,3% eran del grupo A, el 30,9% del grupo B, el 7,3% del grupo C y el 34,5% del grupo D.
Características demográficas, funcionales y clínicas de los grupos de pacientes y controles.
| Paciente (n=110) | Control (n=65) | p-valor | |
|---|---|---|---|
| Edad | 64.0±8.9 | 61.5±9.2 | 0,080 |
| Hombre n, (%) | 100 (90,9) | 55 (84.6) | 0,224 |
| IMC, kg/m2 | 26,5±5,6 | 25±2,6 | 0.064 |
| Años de vida | 38,9±23 | 0,1±1,2 | |
| Comorbilidades, n (%) | |||
| Cualquiera | 65 (59.1) | 42 (64,6) | 0,95 |
| Cardiopatía isquémica | 21(19,1) | 11 (16,9) | |
| HT | 13 (11.8) | 6 (9,2) | |
| DM | 8 (7,3) | 4 (6,2) | |
| Otros | 3 (2.7) | 2 (3,1) | |
| mMRC | 1,94±0,9 | 0,04±0,2 | |
| FEV1, % predicho | 48,8±17.8 | 89,4±5,6 | |
| FVC, % predicho | 68,7±17,8 | 92,1±5,8 | |
| FEV1/FVC, % | 55.4±12,9 | 89,6±4,7 | |
| Estado espirométrico GOLD, n (%) | |||
| 1 | 10 (9.1) | ||
| 2 | 41 (37.3) | ||
| 3 | 47 (42.7) | ||
| 4 | 12 (10.9) | ||
| Estadio ORO, n (%) | |||
| A | 30 (27.3) | ||
| B | 34 (30.9) | ||
| C | 8 (7,3) | ||
| D | 38 (34.5) | ||
| Puntuación total del SGRQ | 58,4±22,2 | ||
| Puntuación del CAT | 22.6±9,2 | ||
| TNFα (pg/ml) | 109,5±58 | 14,6±18 | |
| IL-6 (pg/ml) | 10.3±18 | 2,14±1,9 | |
| CRP (mg/L) | 1,6±1,7 | 0,4±0,3 | |
Abreviaturas: IMC, índice de masa corporal, TH: hipertensión, DM: diabetes, FEV1: volumen espiratorio forzado en 1 segundo, FVC: capacidad vital forzada, CAT: COPD assessment test.
Comparaciones EPOC/control
No hubo diferencias significativas entre las edades (p=0,080, prueba t de Student) y los sexos de los dos grupos (p=0,453, prueba exacta de Fisher) (Tabla 1). Los grupos mostraron incidencias similares de comorbilidades (p=0,095, prueba χ2). Como era de esperar, los pacientes con EPOC presentaban parámetros de función pulmonar (FEV1, FVC, FEV1/FVC) significativamente inferiores a los de los controles (p
0,001, prueba t de Student). En general, los pacientes con EPOC presentaban niveles séricos más altos de PCR (1,6±1,7mg/L) y TNF-α (109,5±58pg/ml) e IL-6 (10,3±18pg/ml) que los controles sanos (PCR: 0,4±0,3mg/L, p0,001; TNF-α: 14,6±18pg/ml, p0,001; IL-6: 2,14±1,9pg/ml, p0,001, prueba t de Student) (Tabla 1).Asociación de los cuestionarios CAT y las características de los pacientes
Hubo una correlación entre la puntuación CAT y el estadio espirométrico GOLD (r de Pearson=0,43; p
0,001). La puntuación del CAT aumentó en paralelo a la gravedad de la enfermedad. Hubo una relación estadísticamente significativa entre la puntuación del CAT y el número de exacerbaciones en el año anterior (r=0,35 de Pearson, p0,001), la duración de la enfermedad (r=0,29 de Pearson, p0,001), el tabaquismo (paquete-año) (r=0,27 de Pearson, p=0,014) y el mMRC (r=0,59 de Pearson, p0,001). La puntuación del CAT se correlacionó significativamente con el VEF1 (r de Pearson=-0,39, p0,001) y la CVF (r de Pearson=-42, p=0,003). Al mismo tiempo, se observó una fuerte correlación entre la puntuación del CAT y las puntuaciones del SGRQ de síntomas, actividad, impacto y total (r de Pearson=0,72; p0,001).Asociación entre los biomarcadores y las características de los pacientes
Se compararon los marcadores inflamatorios y los parámetros de la función pulmonar. A medida que el FEV1 disminuía, los niveles del biomarcador aumentaban significativamente. Los niveles de PCR se correlacionaron con el VEF1 (r=-0,39 de Pearson, p
0,001), la CVF (r=-0,33 de Pearson, p0,001) y el VEF1/CVF (r=-0,38 de Pearson, p0,001). Los niveles de TNF-α también se correlacionaron con el VEF1 (r=-0,57 de Pearson, p0,001), la CVF (r=-0,37 de Pearson, p0,001) y el VEF1/CVF (r=-0,66 de Pearson, p0,001). Los niveles de IL-6 también estaban correlacionados con el VEF1 (r=-0,31 de Pearson, p0,001), la CVF (r=-0,32 de Pearson, p0,001) y el VEF1/CVF (r=-0,34 de Pearson, p0,001). Se observó una correlación significativa entre la PCR, el TNF-α, la IL-6 y el tabaquismo (paquete-año) (r de Pearson=0,35, r=0,44, r=0,27, p0,001, respectivamente). Los pacientes con EPOC y enfermedad cardiovascular presentaban un mayor nivel de PCR (2,98±2.4mg/L) en comparación con los pacientes sin comorbilidades (1,56±1,5mg/L, p=0,008 prueba ANOVA seguida de prueba LSD post hoc). No hubo una asociación significativa con otros biomarcadores y comorbilidades. A medida que aumentaba la IL-6, aumentaba la puntuación mMRC, pero esta relación no fue estadísticamente significativa (p=0,06). Cuando se compararon los marcadores inflamatorios con la puntuación del CAT, los niveles de PCR mostraron una correlación significativa (r=0,43, p0,001) (Fig. 1), mientras que no se observó ninguna correlación con el TNF-α y la IL-6. Hubo una correlación entre los niveles de PCR y el TNF-α (r=0,48, p0,001). No se observó ninguna asociación directa entre los biomarcadores y la clase A-D o los estadios espirométricos.
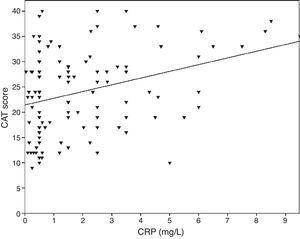
La relación entre las puntuaciones del CAT y la PCR (r=0,43, p0,001).
Discusión
Se utilizan algunas herramientas de evaluación como las pruebas clínicas (CAT, BODE), los marcadores de inflamación y los cuestionarios de calidad de vida para evaluar la EPOC. Es comúnmente aceptado que se requiere una evaluación multidimensional para entender y manejar la enfermedad. La EPOC es un trastorno complejo con un componente sistémico y algunos pacientes parecen tener un fenotipo inflamatorio. En este estudio, se realizó el CAT como una nueva prueba clínica y se investigó la relación del CAT con otros componentes de la EPOC.
Uno de estos componentes es la inflamación sistémica. Los biomarcadores más estudiados en la EPOC para indicar la inflamación sistémica que se utilizan habitualmente son la PCR, la IL-6, el TNF-α, la IL-8 y el fibrinógeno. Varios estudios han informado previamente de niveles circulantes elevados de estos marcadores en pacientes con EPOC estable.6-9,20-23 En un estudio reciente, Agustí et al. mostraron que el 30% de los pacientes con EPOC no presentaban evidencias de inflamación sistémica y el 16% de los pacientes sí presentaban una inflamación sistémica persistente.7 Curiosamente, en este estudio, los niveles séricos de TNF-α e IL-8 resultaron ser más elevados en fumadores con espirometría normal en comparación con los pacientes con EPOC. Los demás marcadores, como los glóbulos blancos, la IL-6, la PCR y el fibrinógeno, resultaron ser más elevados en los pacientes con EPOC que en los fumadores con espirometría normal y en los no fumadores. En nuestro estudio, los niveles de PCR, TNF-α e IL-6 fueron significativamente mayores en todos los pacientes con EPOC en comparación con el grupo de control. Todos los biomarcadores se correlacionaron con la exposición acumulada al tabaquismo y la reducción de los parámetros de las pruebas de función pulmonar (FEV1, FVC y FEV1/FVC). El nivel de los biomarcadores se relaciona con el grado de obstrucción del flujo aéreo. Estos resultados son coherentes con los comunicados en estudios transversales anteriores.13 En otro estudio en el que se examinaron los resultados del ECLIPSE, las comorbilidades cardiovasculares y la diabetes se correlacionaron con algunos marcadores de inflamación sistémica.9 En nuestro estudio, los pacientes con EPOC con enfermedades cardiovasculares presentaban un mayor nivel de PCR en comparación con los pacientes sin comorbilidades. El aumento de la inflamación sistémica en la EPOC con enfermedades cardiovasculares apoya un mecanismo fisiopatológico entre la EPOC y estas comorbilidades.
La relación entre el CAT y la inflamación sistémica no ha sido aclarada por los estudios realizados hasta ahora. En un estudio, se demostró que existe una correlación significativa entre el LCN1, el LCN2 y el CAT.8 En nuestro estudio, se ha demostrado una relación significativa entre el CAT y la PCR. Sin embargo, no se pudo demostrar una correlación similar con el TNF-α y la IL-6.
En el presente estudio, los pacientes con EPOC se clasificaron en cuatro grupos (A-D) y estadios (1-4) según la antigua y la nueva versión de la clasificación GOLD. Se puede observar que los estadios 1 y 4 constituyen la menor proporción de la población, con un 10% cada uno, según la antigua clasificación. En la nueva versión, la población se distribuía casi por igual entre los grupos A, B y D; la distribución más pequeña era la del grupo C. En otros estudios, también se ha demostrado que el grupo C constituye la proporción más pequeña de la distribución.24,25 La nueva clasificación indica que puede haber algunos pacientes con múltiples síntomas pero con una obstrucción leve de las vías respiratorias, así como algunos pacientes con pocos síntomas pero con obstrucciones graves de las vías respiratorias. Las comorbilidades y la inflamación sistémica pueden provocar un aumento de la exacerbación y de los síntomas en los pacientes con obstrucción leve/moderada y, de este modo, hace que estos pacientes se sitúen en los grupos de alto riesgo (clase C o D). En un estudio, se demostró que el subtipo C incluye a los pacientes con mayor estado de comorbilidad y el subtipo D incluye a los pacientes con la exacerbación más grave, una alta tasa de exacerbación relacionada con la hospitalización y peores resultados26. En un estudio reciente, Agustí et al. compararon dos grupos con y sin inflamación sistémica persistente y demostraron que los pacientes que presentaban inflamación persistente durante el seguimiento tenían mayores tasas de exacerbación al año en comparación con el otro grupo, aunque las anomalías pulmonares eran similares en estos dos grupos.7
GOLD recomienda el uso de la escala CAT o mMRC para evaluar los síntomas. Nosotros utilizamos la escala mMRC para la asignación de grupos, porque cuando consideramos los síntomas en base al CAT, el número de los pacientes con menos de 10 puntos de rotura fue muy pequeño (8 pacientes). Las puntuaciones más altas de CAT pueden estar asociadas a las mayores percepciones de los síntomas de los pacientes. También se demostró que el CAT y el mMRC no son equivalentes, y esto puede causar algunas diferencias en la clasificación.24,25,27 En la nueva clasificación, los otros puntos de corte están compuestos por el número de exacerbaciones al año. La relación entre la puntuación basal del CAT y la frecuencia de las exacerbaciones se demostró en los pacientes con EPOC.28 Pothirat et al. han demostrado que el cambio en la puntuación del CAT durante las visitas de control es una herramienta útil para detectar el deterioro agudo del estado de salud de los pacientes con EPOC.29 En nuestro estudio, se observó una fuerte relación entre el CAT, el mMRC y las tasas de exacerbación. El CAT también se correlacionó con la duración de la enfermedad y el tabaquismo (paquete-año). La media del VEF1 de los pacientes fue del 48,8% del valor previsto y la puntuación media del CAT fue de 22,6. Se demostró una fuerte asociación entre el CAT y el FEV1, la FVC y el estadio espirométrico GOLD. A medida que el VEF1 y la CVF disminuían, la puntuación del CAT aumentaba. La puntuación del CAT también se correlacionó positivamente con un mayor estadio de la GOLD. Estos resultados muestran que el CAT refleja muy bien la gravedad de la enfermedad.
Otro componente importante del tratamiento de la EPOC es la calidad de vida. Se han utilizado diversos cuestionarios de vida para evaluar los efectos de la enfermedad en la vida diaria. Se ha demostrado la fiabilidad y la validez de la versión turca del SGRQ.30 Algunos estudios han demostrado que se ha observado una correlación significativa entre el CAT y el SGRQ.3,4 En un estudio, se ha informado de que el CAT es sensible al cambio del estado de salud asociado a las exacerbaciones de la EPOC.31 En nuestro estudio, se demostró una fuerte relación entre el CAT y el SGRQ. Dado que el CAT, en comparación con el SGRQ, es una prueba más corta y fácil de entender, el uso del CAT es más práctico.
El presente estudio tiene varias limitaciones, como el diseño transversal, un estudio de un solo centro y un tamaño de muestra pequeño. Además, no se pudieron comparar los marcadores de inflamación en los fumadores que tienen una función pulmonar normal porque no se incluyeron en el presente estudio. La medicación de los pacientes puede influir en la respuesta inflamatoria sistémica y en el estado de salud y también puede afectar a los resultados.
En resumen, la TAC es una prueba que puede utilizarse en la evaluación de la EPOC, ya que su fiabilidad y validez han quedado claramente demostradas. Los resultados de nuestro estudio indican la relación entre el CAT y la PCR, así como otros componentes de la EPOC (parámetros clínicos y funcionales). Sin embargo, se requieren estudios longitudinales multicéntricos para evaluar la relación entre el CAT y los biomarcadores.
Divulgaciones éticasProtección de los sujetos humanos y animales
Los autores declaran que no se han realizado experimentos en seres humanos ni en animales para este estudio.
Confidencialidad de los datos
Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio recibieron información suficiente y dieron su consentimiento informado por escrito para participar en el estudio.
Derecho a la intimidad y consentimiento informado
Los autores han obtenido el consentimiento informado por escrito de los pacientes o sujetos mencionados en el artículo. El autor correspondiente está en posesión de este documento.
Autoría
Diseño del estudio: NS, FE y AAH; Recogida de datos: NS, CB; Análisis e interpretación de los datos: NS, AAH y CB; Revisión crítica del manuscrito: NS, FE, CB y AAH.
Conflictos de intereses
Los autores declaran que no tienen ningún conflicto de intereses en la preparación de este manuscrito.
