International Journal of Women’s Health and Wellness
DOI: 10.23937/2474-1353/1510029
Vaginitis inflamatoria descamativa y otras vaginitis persistentes: A Case Report
Miguel Angel Acosta-Benito1,2*
1Servicios Públicos de Salud de Madrid, España
2Universidad a Distancia de Madrid (UDIMA), España
*Autor corresponsal: Miguel Ángel Acosta-Benito, Profesor Asociado, Universidad a Distancia de Madrid (UDIMA), Mar Báltico 2, 28033 Madrid, España, E-mail: [email protected]
Int J Womens Health Wellness, IJWHW-2-029, (Volume 2, Issue 3), Case Report; ISSN: 2474-1353
Recibido: 23 de junio de 2016 | Aceptado: 08 de agosto de 2016 | Publicado: 10 de agosto de 2016
Citación: Acosta-Benito MA (2016) Vaginitis inflamatoria descamativa y otras vaginitis persistentes: A Case Report. Int J Womens Health Wellness 2:029. 10.23937/2474-1353/1510029
Copyright: © 2016 Acosta-Benito MA. Este es un artículo de acceso abierto distribuido bajo los términos de la Licencia de Atribución Creative Commons, que permite el uso, distribución y reproducción sin restricciones en cualquier medio, siempre que se acredite al autor original y a la fuente.
Abstract
Un 75% de las mujeres tendrá al menos un episodio de vaginitis, que puede llegar a ser persistente en más de la mitad de ellas. Sus síntomas son molestos y conllevan una carga psicológica para las pacientes. Aunque con frecuencia está causada por la vaginosis bacteriana, la candidiasis vaginal o la tricomoniasis, hay otras etiologías que deben tenerse en cuenta, como la vaginitis no infecciosa y la vaginitis atrófica. La vaginitis inflamatoria descamativa es una enfermedad de origen desconocido que aparece asociada a un intenso eritema vaginal y una secreción amarilla y espesa, de fácil tratamiento. Los médicos deben ser conscientes de esta enfermedad. El diagnóstico final requiere métodos microscópicos que no son accesibles desde la Atención Primaria, lugar donde las mujeres suelen consultar en primer lugar. Debido a esta limitación, es importante conocer las características de la vaginitis inflamatoria descamativa y otras formas de vaginitis persistente y sus factores asociados, para poder prescribir el tratamiento a partir de la sospecha clínica, la exploración física y el uso de ensayos de tratamiento.
Palabras clave
Vaginitis, Diagnóstico diferencial, Inflamación, Atención primaria
Introducción
La vaginitis es una enfermedad común entre las mujeres de todas las edades . Este término engloba diferentes enfermedades con síntomas comunes, convirtiéndose en crónica cuando dura más de un año, lo que ocurre hasta en el 62% de las mujeres con síntomas de esta enfermedad como picor o secreción . Suele estar causada por una pérdida en el equilibrio de la flora vaginal, por lo que algunas formas micóticas o ciertas especies bacterianas se vuelven predominantes (como Candida, Mycoplasma o Trichomonas) . Aunque es una patología bien controlada en la mayoría de los casos, los síntomas a veces persisten en el tiempo (incluso más de un año), convirtiéndose en una enfermedad crónica responsable de una importante disminución de la calidad de vida de la mujer por sus implicaciones físicas y psicológicas . Algunas de las causas más frecuentes de vaginitis persistente son la dermatitis de contacto (21%), la candidiasis vulvovaginal recurrente (21%), la atrofia (15%), la vestibulodinia provocada (13%) y el flujo fisiológico (9%), entre otras.
La vaginitis persistente puede ser causada también por algunas enfermedades que no son conocidas por los médicos. Una de ellas es la vaginitis inflamatoria descamativa, cuya etiología sigue siendo desconocida y puede cursar con flujo vaginal, prurito, dispareunia y eritema.
Dado que la atención primaria es donde las mujeres consultan en primer lugar, es importante analizar el manejo de la vaginitis crónica en este nivel asistencial, analizando sus carencias. En España una cuarta parte de las mujeres que acuden a su consulta de atención primaria cada año reclama por síntomas de vaginitis, y se estima que la mitad de ella puede tener síntomas recurrentes a lo largo de un año (vaginitis persistente), siendo una entidad que requiere un adecuado diagnóstico diferencial . Por ello, es necesario entender cómo realizar un correcto abordaje diagnóstico y terapéutico de la misma.
Se describe un caso de vaginitis persistente para analizar las principales causas y el manejo de la misma, subrayando la vaginitis inflamatoria descamativa que es una enfermedad desconocida para muchos médicos .
Una mujer de 27 años se quejaba de picor vaginal, dispareunia y aumento del flujo vaginal, que describía como amarillo y espeso. Su queja data de hace dos semanas, y admitió que había tenido episodios similares tres veces al año en los últimos treinta y seis meses. Refiere tener la misma pareja masculina desde hace una década, utiliza regularmente píldoras anticonceptivas y no tiene otros antecedentes médicos de interés. No hay ningún otro síntoma en la anamnesis formal.
La exploración física se realizó tras la anamnesis, encontrando un flujo vaginal espeso y amarillento, eritema leve y edema en ambos labios menores. Revisando la historia clínica de la paciente, encontramos un cultivo positivo para Candida Albicans, y otros no concluyentes. Se pidió un nuevo hisopo, y no se observó ningún microorganismo. El pH medido con una tira rápida fue de 5. La paciente fue tratada con metronidazol 400 mg/12 h durante una semana, y tuvo cierta mejoría, pero no estaba completamente recuperada.
Un mes después acudió de nuevo al Centro de Atención Primaria con la misma queja. Psicológicamente la paciente tenía sentimientos de vergüenza por no poder mantener sus relaciones íntimas debido a la falta de autoestima por el mal olor que padecía, y dispareunia asociada. Su exploración física era similar a la relatada en la descripción anterior.
Se hizo el diagnóstico de vaginitis crónica, y la paciente recibió varias veces tratamiento con clotrimazol y metronidazol vaginal pensando en la vaginosis bacteriana, ya que es una etiología más común de vaginitis. Como la paciente no consiguió una recuperación continua y completa, se consideraron otras causas de vaginitis persistente.
Las características de la exploración física (intenso eritema vaginal) y el uso prolongado de píldoras anticonceptivas, nos hicieron pensar en una vaginitis inflamatoria descamativa como diagnóstico presuntivo. Recibió crema vaginal de clindamicina al 2% (Dalacin®). Tres semanas después no había ningún síntoma de vaginitis, y la paciente sigue asintomática dos meses después.
La sospecha clínica antes del tratamiento con crema de clindamicina era de vaginitis inflamatoria descamativa. Aunque este diagnóstico debe confirmarse con una citología húmeda (se observan glóbulos blancos en la microscopía salina), como esta técnica no está disponible en atención primaria y el tiempo de derivación a Ginecología es largo, se decidió tratar para aliviar los síntomas de la mujer.
Discusión
Existen diferentes manifestaciones de vaginitis como eritema, secreción o erosiones en la mujer que suele presentar síntomas como picor vaginal, dispaurenia, dolor o hinchazón vulvar. El origen de estos síntomas y signos es la inflamación vaginal, y es crónica cuando se produce durante, después o a pesar del tratamiento, o de forma repetida a lo largo de un año.
La vaginitis crónica no es tan frecuente como la aguda, cuya etiología suele ser la candidiasis, la tricomoniasis o la vaginosis bacteriana. Otras causas menos frecuentes son las reacciones alérgicas o las dermatosis vulvares. Sin embargo, no es raro que algunas mujeres presenten esta sintomatología durante semanas o meses. Hay varias razones para que esto ocurra: vulvovaginitis infecciosa recurrente, mal cumplimiento del tratamiento, resistencia a los medicamentos, atrofia epitelial o la presencia de otras causas más raras de inflamación (como la vaginitis inflamatoria descamativa) . El manejo de la vaginitis crónica se retoma en la figura 1.
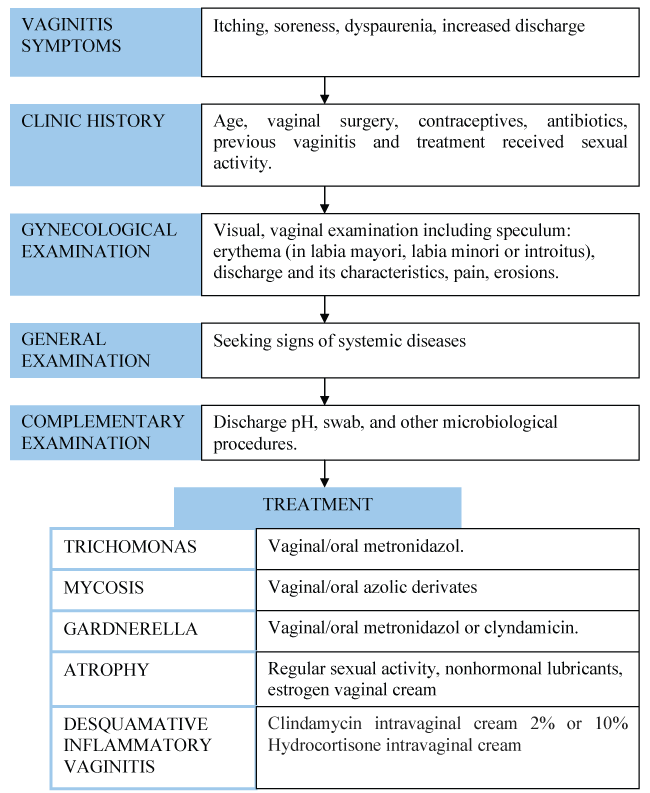
.
Figura 1: Flujo de diagnóstico y tratamiento de la vaginitis crónica.Ver Figura 1

Como causas más frecuentes de vaginitis persistente, debemos descartar la presencia de infección. Los microorganismos más frecuentemente asociados son los implicados en la vaginitis aguda . Es importante conocer las principales causas que hacen que estas infecciones se vuelvan crónicas.
La tricomoniasis suele ser persistente debido a la resistencia a los medicamentos y/o a un diagnóstico erróneo. A menudo no se diagnostica debido a la ausencia de medios rápidos que faciliten la identificación del patógeno, por lo que la infección se trata con fármacos inadecuados .
En otros casos, Candida albicans está detrás de la inflamación vulvovaginal crónica, no por colonización sino por una respuesta de hipersensibilidad genéticamente determinada. Este mecanismo inflamatorio se ve favorecido por la presencia de estrógenos, por lo que es más frecuente en mujeres jóvenes . Otras especies de cándida pueden producir vaginitis con mayor índice de resistencia, como Candida glabrata o Candida parapsilosis. En estos casos, a veces es necesario un tratamiento con proteínas durante seis meses .
La vaginosis bacteriana es otra afección frecuente en mujeres en edad reproductiva. No está claramente establecido si tiene o no transmisión sexual. Existe una alta tasa de recurrencia a pesar de los tratamientos, por lo que es frecuente el uso de remedios caseros como consecuencia de la mala respuesta a los fármacos . Estudios y revisiones recientes destacan que las biopelículas formadas por Gardnerella Vaginalis pueden ser la causa de la vaginosis bacteriana persistente, insistiendo en la importancia de restablecer la flora normal, en la que predominan los lactobacilos. El uso de gel de metronidazol dos veces por semana durante cuatro meses puede resolver esta infección. Se recomienda el uso del preservativo durante el tratamiento, para preservar la flora normal .
No obstante, la vaginitis persistente o crónica puede estar causada por una inflamación, sin una relación clara con ningún proceso infeccioso .
Por un lado, la atrofia vulvovaginal es común entre las mujeres posmenopáusicas, y la sequedad es más importante que el flujo como síntoma. En la exploración física podemos encontrar atrofia de los genitales externos, petequias y una secreción amarilla . Se puede solucionar en la mayoría de los casos con lubricantes no hormonales y una actividad sexual continuada, pero a veces es necesario añadir un gel vaginal de estriol. Si hay alguna contraindicación, algunos estudios apoyan el uso de andrógenos o gel intravaginal de ácido hialurónico .
Por otro lado, la vaginitis inflamatoria descamativa es una enfermedad crónica de etiología desconocida . Es responsable del 8% de las vaginitis crónicas, y se ha relacionado con un sobrecrecimiento bacteriano, con una reacción inmunomediada o con una reacción inducida por toxinas de Staphylococcus Aureus. Suele ocurrir en mujeres con niveles bajos de estrógenos (como en el caso de la toma de anticonceptivos), que están amamantando o en la postmenopausia. Aparece un importante eritema introital y vaginal que diferencia esta entidad de la atrofia. Los glóbulos blancos pueden verse en la microscopía salina, pero no se encuentran en caso de atrofia .
Como la microscopía no es una técnica accesible para los profesionales de atención primaria, es necesario crear una estrategia para el diagnóstico de esta enfermedad en este nivel asistencial. El primer paso incluye la realización de una historia personal completa de la paciente, preguntando por los tratamientos previos (prescritos por un médico o autoadministrados), los antecedentes sexuales, los antecedentes ginecológicos y las características del ciclo menstrual . Es importante conocer cualquier cirugía vaginal, si la paciente ha recibido frecuentemente antibióticos, o si toma anticonceptivos que condicionen un bajo nivel de estrógenos en sangre. Estas condiciones están relacionadas con la vaginitis inflamatoria descamativa . Los desencadenantes más frecuentes son la diarrea y el tratamiento con antibióticos .
En la exploración física se encuentra un eritema muy intenso en los labios menores, a veces acompañado de edema y pequeñas erosiones. En el introito puede haber eritema confluente y lesiones petequiales . La secreción purulenta, casi siempre amarilla o verde y espesa, es otro de los hallazgos típicos. Es importante examinar otras superficies mucosas para descartar enfermedades sistémicas como el liquen plano. En el examen con el espéculo, la inflamación es irregular, y hay que descartar la presencia de cuerpos extraños intravaginales . Las características diferenciales del examen vaginal se muestran en la tabla 1.
![]()
Tabla 1: Características diferenciales de las distintas vaginitis crónicas .Ver Tabla 1
Debemos realizar un hisopo vaginal por la presencia de tricomonas, infección fúngica o vaginosis bacteriana, ya que hay que excluir otras infecciones.El pH de la vagina es siempre superior a 4,5 . El cultivo de bacterias aeróbicas puede mostrar un crecimiento excesivo de las mismas . Puede ser útil comprobar la presencia de Staphylococcus Aureus en cultivo específico o PCR ya que se ha relacionado con la vaginitis inflamatoria descamativa .
No es habitual la necesidad de utilizar técnicas microscópicas y/o proteína C reactiva (PCR) para el diagnóstico, respecto a que estas herramientas no son fácilmente accesibles desde Atención Primaria . El aumento de células inflamatorias y de células epiteliales parabasales se encuentra en la microscopía.
Debido a la importante sintomatología y a las dificultades en el acceso a algunas de las herramientas diagnósticas, los médicos de Atención Primaria deben sospechar la presencia de vaginitis inflamatoria descamativa a partir de la anamnesis y la exploración física. Examinar el pH vaginal con una tira es una prueba sencilla cuyo resultado es inmediato, y la obtención de muestras para cultivo y la realización de un exudado son también técnicas accesibles . La mayoría de los casos deben ser identificados mediante el uso de estas técnicas después de una cuidadosa evaluación clínica, y ayudados por ensayos de tratamiento.
La crema intravaginal de clindamicina al 2% o la crema intravaginal de hidrocortisona al 10% diariamente durante 4-6 semanas es eficaz para controlar la sintomatología, pero más del 50% de las pacientes necesitan tratamiento de mantenimiento. Si la respuesta inicial es favorable, hay más posibilidades de estar asintomático después del tratamiento agudo .
La paciente tiene que ser remitida a un ginecólogo si presenta resistencia al tratamiento, incluyendo aquellos tratamientos a largo plazo para la vaginitis persistente. También debe ser derivada si se sospecha una situación potencialmente grave como la inmunosupresión, tras realizar las pruebas diagnósticas para establecer las características básicas de la enfermedad.
Conclusión
Las causas más comunes de vaginitis persistente en atención primaria son infecciones como Trichomonas vaginalis, Candida o Gardnerella. Sin embargo, los médicos de Atención Primaria deben sospechar otras causas como la atrofia o la inflamación.
Aunque mejorar el acceso a las herramientas diagnósticas para identificar las diferentes causas de vaginitis crónica puede ayudar en el manejo de esta entidad, hoy en día los Médicos de Familia deben basar su práctica en una adecuada anamnesis, una exploración física que discierna las diferencias entre los distintos tipos de vaginitis y el uso de procedimientos complementarios como cultivos o exudados.
La vaginitis inflamatoria descamativa puede ser una enfermedad identificable en Atención Primaria si los médicos la consideran como una opción diagnóstica. Puede ser fácilmente diagnosticada y tratada desde este nivel asistencial, al conocer su presentación clínica específica y apoyarse en ensayos de tratamiento.
- Hainer BL, Gibson MV (2011) Vaginitis. Am Fam Physician 83: 807-815.
- Nyirjesy P, Peyton C, Weitz MV, Mathew L, Culhane JF (2006) Causas de la vaginitis crónica: análisis de una base de datos prospectiva de mujeres afectadas. Obstet Gynecol 108: 1185-1191.
- Fischer G, Bradford J (2011) Vaginitis persistente. BMJ 343: d7314.
- Nyirjesy P (2014) Manejo de la vaginitis persistente. Obstet Gynecol 124: 1135-1146.
- Mason MJ, Winter AJ (2016) Cómo diagnosticar y tratar la vaginitis inflamatoria aeróbica y descamativa. Sex Transm Infect.
- López-Álvarez Muiño XL, García Seijo P, Romero Pita JM, Conde Guede L (2014) Guía clínica de vulvovaginitis. Fisterra.
- Sherrard J, Donders G, White D, Jensen JS, European IUSTI (2011) European (IUSTI/WHO) guideline on the management of vaginal discharge, 2011. Int J STD AIDS 22: 421-429.
- Seña AC, Bachmann LH, Hobbs MM (2014) Infecciones persistentes y recurrentes por Trichomonas vaginalis: epidemiología, tratamiento y consideraciones de manejo. Expert Rev Anti Infect Ther 12: 673-685.
- Fischer G (2012) Candidiasis vulvovaginal crónica: lo que sabemos y lo que nos queda por aprender. Australas J Dermatol 53: 247-254.
- Bilardi J, Walker S, McNair R, Mooney-Somers J, Temple-Smith M, et al. (2016) Women’s Management of Recurrent Bacterial Vaginosis and Experiences of Clinical Care: Un estudio cualitativo. PLoS One 11: e0151794.
- Nappi RE, Biglia N, Cagnacci A, Di Carlo C, Luisi S, et al. (2016) Diagnóstico y manejo de los síntomas asociados a la atrofia vulvovaginal: opinión de expertos en nombre del grupo de estudio italiano VVA. Gynecol Endocrinol 17: 1-5.
- (2013) Manejo de la atrofia vulvovaginal sintomática: declaración de posición 2013 de The North American Menopause Society. Menopause 20: 888-902.
- Labrie F, Archer DF, Koltun W, Vachon A, Young D, et al. (2016) Eficacia de la dehidroepiandrosterona (DHEA) intravaginal en la dispareunia y la sequedad vaginal de moderada a grave, síntomas de la atrofia vulvovaginal y del síndrome genitourinario de la menopausia. Menopause 23: 243-256.
- Bradford J, Fischer G (2010) Desquamative inflammatory vaginitis: differential diagnosis and alternate diagnostic criteria. J Low Genit Tract Dis 14: 306-310.
- Simonetta C, Burns EK, Guo MA (2015) Vulvar Dermatoses: Una revisión y actualización. Mo Med 112: 301-307.
- Reichman O, Sobel J (2014) Vaginitis inflamatoria descamativa. Best Pract Res Clin Obstet Gynaecol 28: 1042-1050.
- Sobel JD, Reichman O, Misra D, Yoo W (2011) Pronóstico y tratamiento de la vaginitis inflamatoria descamativa. Obstet Gynecol 117: 850-855.

