Patofiziológia
Az ortosztatikus intolerancia szindrómái olyan tünetekre utalnak, amelyekben a függőleges helyzet (leggyakrabban az ülésből vagy fekvésből függőleges helyzetbe való mozgás) tüneti artériás hipotenziót okoz. Az ortosztatikus intolerancia szindrómák akkor jelentkeznek, amikor a vegetatív idegrendszer működésképtelen, és nem képes reagálni a függőleges testhelyzet által támasztott kihívásokra.
A második fő ok a “volumencsökkenés”, amikor a vegetatív idegrendszer önmagában nem zavart, de a csökkent keringési volumen miatt nem képes fenntartani a vérnyomást (1).
A gyógyszer okozta vegetatív elégtelenség valószínűleg az ortosztatikus intolerancia leggyakoribb oka. A diuretikumok és a vazodilatátorok központi térfogatcsökkenést okoznak; a triciklikus antidepresszívumok, fenotiazinok, antihisztaminok, levodopa (Parkinson-kór) és MAO-gátlók közvetlen hatást fejtenek ki a központi idegrendszerre. Az alkohol hatásai közé tartozik mind a központi idegrendszerre gyakorolt közvetlen akut hatás, mind a központi térfogatcsökkenés.
A primer vegetatív elégtelenség magában foglalja a központi idegrendszer primer degeneratív betegségeit. Középkorban vagy később jelentkezik. A tiszta autonóm elégtelenségben (Pure Autonomic Failure, PAF) más neurológiai rendszereket soha nem érint, de a multiplex rendszeratrófiában (Multiple System Atrophy, MSA) a betegség valamelyik szakaszában parkinsonos, piramidális és/vagy cerebelláris tünetek jelentkeznek.
A másodlagos autonóm elégtelenség a vegetatív idegrendszer más betegségek által okozott károsodását jelzi. Ez számos rendellenesség révén bekövetkezhet, de számszerűleg a legfontosabb rendellenességek valószínűleg a diabetes mellitus, a vese- vagy májelégtelenség és az alkoholfogyasztás.
A poszturális ortosztatikus tachycardia szindróma az idiopátiás részleges perifériás dysautonómia enyhébb formája, amelyben a vegetatív idegrendszer függőleges helyzetre adott reakciójának károsodását részben kompenzációs tachycardia ellensúlyozza. A mechanizmus nem teljesen ismert; a perifériás diszkrízisekhez képest a szívbe történő nagyobb szimpatikus kiáramlást vagy a szív béta-adrenerg túlérzékenységét feltételezték (2,3). Hasonlóság van a poszturális ortosztatikus tachikardia szindróma és a krónikus fáradtság szindróma között.
A fenti rendellenességek abban különböznek a neurális közvetítésű reflexszinkópáktól, hogy hiányzik a vazovagális reflexet általában jellemző vagusbradycardia. Továbbá, ellentétben az ortosztatikus intolerancia más szindrómáival, amelyekben a vegetatív idegrendszer nem reagál az álló helyzetre, a reflexszinkópiákban általában úgy gondolják, hogy az “iperaktív” reflexet különböző ingerek váltják ki, amelyek közül az állás az egyik legfontosabb. A klinikai környezetben azonban némi átfedés van a két állapot között, és a kezdeti ortosztatikus hipotenzió végeredménye lehet a vasovagális reakció.
Klinikai formák
A leggyakoribb poszturális tünetek (4) 7 tételbe csoportosíthatók: Szédülés és preszinkópia; látászavarok (beleértve az elmosódást, színváltozást, kifehéredést, szürkeséget, fokozott fényességet, sötétedést vagy feketedést és alagútlátást); hallászavarok (beleértve a hallásromlást, recsegést és fülzúgást); nyaki fájdalom (nyak/nyaki/paracervikális és váll régió), deréktáji fájdalom vagy prekordialis fájdalom; gyengeség, fáradtság, letargia; szívdobogás és hyperhidrózis; szinkópia.
A tünettan az ortosztatikus intolerancia valamennyi formájánál hasonló (lásd alább), a különbségek főként a felállás és a hipotenzió közötti eltérő időbeli késleltetésből adódnak.
Klasszikusan az ortosztatikus intoleranciával foglalkozó tanulmányok a vegetatív elégtelenség miatt kialakuló gyors ortosztatikus hipotenzióban szenvedő betegekre összpontosítottak. Az általánosan használt definíció szerint a szisztolés vérnyomás >20 mmHg vagy 90 mmHg alá csökken 3 percen belül, az agyi hipoperfúzió tüneteivel (5). Ez a definíció egy konszenzusból származik, amelyet autonóm elégtelenségben szenvedő betegeknél történő alkalmazásra terveztek. Az ortosztatikus hipotenzió reggel gyakrabban fordul elő. Minden olyan tényező, amely növeli a vénás pangást az alsó végtagban, mint például a meleg időjárás vagy az alkoholfogyasztás, szintén rontja az ortosztatikus hipotenziót. Néhány betegnél a hanyatt fekvés közbeni magas vérnyomás szindróma váltakozik az állás közbeni hipotenzióval, ami valószínűleg a hanyatt fekvő helyzetben bekövetkező károsodott vazidilatációnak tudható be. A fekvő hipertónia és az álló hipotenzió jelenléte különösen nagy kihívássá teszi a kezelést. A betegség előrehaladtával a betegnél kronotrop elégtelenség alakulhat ki, amely a helyzetváltoztatás vagy az erőfeszítés során viszonylag állandó pulzusszámot határoz meg (1. ábra).
1. ábra. Dőlésvizsgálat egy primer autonóm elégtelenség miatt gyors ortosztatikus hipotenzióban szenvedő betegnél. Fentről lefelé haladva a szívfrekvencia-görbe és a vérnyomásgörbe (szisztolés, diasztolés és átlag) látható. A vérnyomás nem alkalmazkodik a függőleges helyzethez. A vérnyomás a vizsgálat során enyhén és fokozatosan csökken, és a betegnek súlyos presyncopalis tünetei vannak. A szívfrekvencia változatlan, ami arra utal, hogy a szívnek nem sikerült alkalmazkodnia a függőleges helyzethez (kronotrop elégtelenség)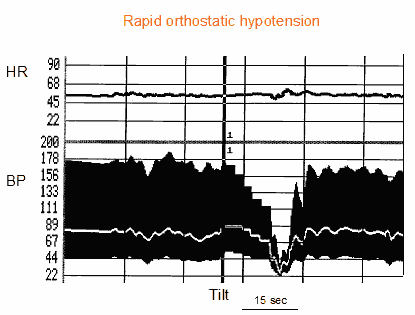
A kezdeti ortosztatikus hipotenziót úgy definiáljuk, hogy a szisztolés vérnyomás az állást követő 15 másodpercen belül >40 mmHg-ra csökken, és 20-30 másodpercen belül megszűnik, a szívfrekvencia pedig azonnal emelkedik (6). Minden más normális. Másik következménye a nagyon rövid ideig tartó felállást követően szinte azonnal fellépő rövid ideig tartó szédülésérzés, amelyet néha látási panaszok kísérnek. Ezt a szívteljesítmény és az érrendszeri ellenállás időbeli eltérése okozza. Vannak olyan csoportok, amelyek különösen veszélyeztetettek a kezdeti ortosztatikus hipotenzió szempontjából. Az első csoportba tartoznak a fiatal, aszténiás habitusú betegek. Gyakran előfordul, hogy ezeknél a betegeknél poszturális ortosztatikus tachycardia is fennáll, és hajlamosak elájulni hosszabb ideig tartó állás közben. Nem ismert, hogy további mechanikai tényezők, mint például a vena cava kompressziója felállás közben szerepet játszanak-e ebben. A betegek másik csoportjába azok tartoznak, akik a vazokonstriktor mechanizmusokat zavaró gyógyszereket, például béta-blokkolókat vagy szimpatikus kiáramlást gátló szereket és pszichiátriai gyógyszereket szednek (6).
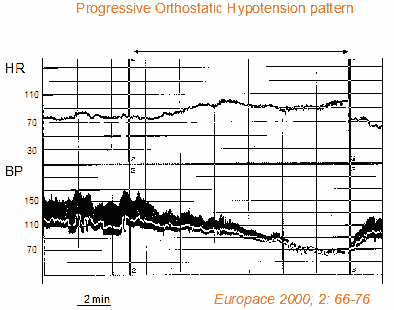
A progresszív ortosztatikus hipotenzió a klasszikus gyors vegetatív elégtelenségtől eltérő állapot. A progresszív ortosztatikus hipotenziót a szisztolés vérnyomás lassú, progresszív csökkenése jellemzi (kompenzációs szívfrekvencia-emelkedéssel együtt) álló helyzet felvételekor. Jellemzően ezek a betegek kezdetben tünetmentesek maradnak az állást követően, és néhány perc állás után olyan vérnyomáscsökkentő tünetek alakulnak ki, amelyek ortosztatikus intoleranciát okoznak. A progresszív ortosztatikus hipotenzió abban is különbözik a neurálisan közvetített reflexes szinkópáktól, hogy hiányzik a vazovagális reflexet általában jellemző vagális bradikardia. A progresszív ortosztatikus hipotenzió általában időseknél fordul elő a baroreflex által közvetített vazokonstrikció és a szív kronotróp válaszainak életkorral összefüggő károsodása, valamint a szív diasztolés töltésének romlása miatt. Ezeknek a betegeknek általában egy vagy több társbetegségük van, és vazoaktív gyógyszerekkel kezelik őket (7,8). Az ortosztatikus hipotenziónak ezt a formáját gyakran tilt-teszteléssel diagnosztizálják, amely a szisztolés vérnyomás több percen át tartó csökkenésének tipikus mintázatát mutatja (kompenzációs szívfrekvencia-emelkedéssel együtt) (2. ábra).
2. ábra. Tilt-teszt progresszív ortosztatikus hipotenzióban szenvedő betegnél. Fentről lefelé haladva a szívfrekvenciagörbe és a vérnyomásgörbe (szisztolés, diasztolés és átlag) látható. A vérnyomás nem alkalmazkodik a függőleges helyzethez. A vérnyomás a vizsgálat során enyhén és fokozatosan csökken, és a betegnek súlyos presyncopalis tünetei vannak. A pulzusszám a vizsgálat végéig folyamatosan emelkedik. Nincs egyértelmű vasovagális reakció.
A poszturális ortosztatikus tachikardia szindróma elsősorban a 15-50 év közötti nőket érinti (5:1 arányban a férfiakkal). Ez a forma abban különbözik a progresszív ortosztatikus hipotenziótól, hogy a szívfrekvencia növekedése nagyobb és a vérnyomás csökkenése kisebb mértékű (3. ábra). Ezért a leggyakoribb tünetek a szívdobogás és a gyengeség. A szerény fizikai aktivitás nagymértékben felerősítheti a tüneteket, és akár a leggyakoribb napi tevékenységeket is korlátozhatja. Néha hiperventilláció, szorongás, koncentráció- és memóriavesztés, remegés, a gyomormotilitás zavarai és fejfájás jelentkezik, ami tévesen inkább a pánikbetegség és a krónikus szorongásos állapot diagnózisát sugallhatja, mint a poszturális ortosztatikus tachycardia szindrómaét. Mivel nincs súlyos vegetatív elégtelenség, a fizikális vizsgálat nem meggyőző, és a betegnek azt mondják, hogy “minden normális” (2,3).
3. ábra. Dőlésvizsgálat egy poszturális ortosztatikus intolerancia szindrómában (POTS) szenvedő betegnél. Fentről lefelé haladva a szívfrekvencia-görbék és a vérnyomásgörbék (szisztolés, diasztolés és átlag) láthatók. A passzív fázisban a szívfrekvencia 135 bpm-ig emelkedik, és a vérnyomás enyhén csökken, ami a függőleges helyzethez való nem teljes kardiovaszkuláris alkalmazkodásra utal; a szívfrekvencia növekedése részben kompenzálja a hipotenzió okozta véráramlás csökkenését, és hozzájárul a szinkópa elkerülésére elegendő agyi áramlás fenntartásához. Ebben a fázisban a betegnek enyhe agyi hipoperfúzió (szédülés, gyengeség) és tachycardia (szívdobogás) okozta tünetei vannak. A 0,4 mg nitroglicerin (TNT) beadása a pulzusszám további emelkedését 160 bpm-re és a vérnyomás 90 mmHg-ra történő csökkenését okozza. Ezek a hemodinamikai változások valószínűleg kiváltják a következő vasovagális reakciót, amelyet a szívfrekvencia csökkenése (vagális kiáramlás) és a vérnyomásgörbe meredekségének hirtelen megváltozása (szimpatikus elvonás) jellemez.
Kezelés
Egyes okok (pl. volumencsökkenés, gyógyszer okozta) átmeneti problémák, amelyek reagálnak a kezelésre, és nem járnak hosszú távú következményekkel. Más, primer és szekunder vegetatív elégtelenséget okozó betegségek hosszú távú következményekkel járnak, és potenciálisan növelhetik a mortalitást – az alapbetegség súlyosságától függően.
Az ortosztatikus hipotenzióban szenvedő idős betegek prognózisát nagymértékben meghatározzák a társbetegségek (1). Szem előtt kell tartani, hogy a dysautonómiai zavarokban (szemben a reflexszinkópiával) a hipotenzív szinkópé csak egy aspektusa a vegetatív elégtelenséggel kapcsolatos szélesebb körű tünetegyüttesnek. Az orvosnak ezért nem szabad irreális elvárásokat támasztania a beteggel szemben azzal kapcsolatban, hogy mely tünetek szüntethetők meg és melyek nem. Mind az orvosnak, mind a betegnek tisztában kell lennie azzal, hogy ezek a rendellenességek progresszív jellegűek lehetnek, és hogy a terápiákat idővel esetleg módosítani kell.
Minden beteg számára indokolt, hogy tanácsot és felvilágosítást kapjon a szisztémás vérnyomást befolyásoló tényezőkről, például a hirtelen fejjel felfelé irányuló testhelyzetváltozások, a hosszabb ideig tartó álló helyzet, a magas környezeti hőmérséklet (beleértve a forró fürdőt, zuhanyzást), a súlyos megerőltetés, a nagy étkezések, az alkohol és az értágító hatású gyógyszerek kerülése. Az ambuláns vérnyomásfelvételek segíthetnek azon körülmények (pl. napszak) azonosításában, amikor a vérnyomás-ingadozás a legsúlyosabb. Ezek a felvételek segíthetnek a fekvő/éjszakai hipertónia azonosításában is a kezelt betegeknél.
A további, önmagukban vagy kombinációban alkalmazott kezelési elveket betegenként célszerű mérlegelni:
- Az intravaszkuláris térfogat krónikus tágítása a normálisnál magasabb só- és napi 2-2,5 liter folyadékbevitel ösztönzésével. További lehetőségek közé tartozik a fludrokortizon alkalmazása alacsony dózisban (0,1-0,2 mg naponta), és az ágy fejének megemelése blokkokon, hogy lehetővé tegye a gravitációs kitettséget alvás közben.
- Ezután további előnyöket lehet elérni olyan szerekkel, amelyek növelik a perifériás ellenállást és csökkentik a központi térfogat gravitációs lefelé tolódására való hajlamot. Egy kontrollált vizsgálat kimutatta, hogy a midodrin jobb hatású, mint a placebo (9)
- Érdekes, hogy a vegetatív elégtelenségben szenvedő betegek egy része vérszegény lesz. Egy vizsgálat (10) kimutatta, hogy az eritropoetin szubkután injekciója a vérkép emelése mellett a vérnyomás drámai emelkedését is eredményezi.
- Egy nemrégiben végzett klinikai vizsgálat kimutatta, hogy a lábak (lábkeresztezés) vagy a karok (kézfogás és karfeszítés) izometrikus ellennyomási manőverei jelentős vérnyomás-emelkedést képesek előidézni a fenyegető tünetek fázisában, ami lehetővé teszi, hogy a beteg a legtöbb esetben elkerülje vagy késleltesse az eszméletvesztést (11)
- A rugalmas kompressziós kötés alkalmazásának logikája az, hogy külső ellennyomást alkalmazzanak a has és a lábak kapacitív ágyaira, hogy javítsák a vénás visszaáramlást a szívhez. Az alsó végtagok 30-40 mmHg-os kompressziós kötözése hatékony az ortosztatikus szisztolés vérnyomásesés megelőzésében és a tünetek csökkentésében a progresszív ortosztatikus hipotenzióban szenvedő idős betegeknél. A saját kezűleg alkalmazott rugalmas lábszárharisnyán alapuló otthoni kezelés megvalósíthatónak, biztonságosnak és a legtöbb beteg által jól elfogadottnak tűnik (7).
A cikk tartalma a szerző(k) személyes véleményét tükrözi, és nem feltétlenül az Európai Kardiológiai Társaság hivatalos álláspontja
.
