Mark B. Abelson, MD, Aron Shapiro, and Ingrid Lapsa
North Andover, Mass.
Bakteryjne zapalenie spojówek to zakaźna zmora żłobków, szkół i zinstytucjonalizowanych wspólnot życiowych, straszona ze względu na nieprzyjemne objawy i zdolność do rozprzestrzeniania się.
Jako dowód jego zakaźnej natury, nie trzeba patrzeć dalej niż na wybuch epidemii zimą 2002 roku w Dartmouth College. Tam, 13,8 procent studentów na kampusie zdiagnozowano bakteryjne zapalenie spojówek, w tym 22 procent klasy studentów pierwszego roku. Wskaźnik ataku wywołał taki niepokój, że stanowy Departament Zdrowia zwrócił się o pomoc do Centrów Kontroli i Prewencji Chorób w celu zbadania i opanowania kryzysu. Odpowiedzialny patogen został zidentyfikowany jako Streptococcus pneumoniae. Czynniki związane z zakażeniem obejmowały bliski kontakt z zakażonym uczniem, noszenie soczewek kontaktowych, członkostwo w drużynie sportowej i uczestnictwo w przyjęciach.1
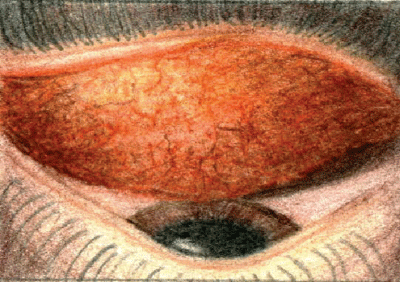
Papillae będą obecne w oczach z zapaleniem spojówek pochodzenia bakteryjnego.
Wszystkie ilustracje: Ingrid Lapsa
Rozpoczęto kampanię promującą mycie rąk i wczesne leczenie objawów – przy jednoczesnym ostrzeganiu przed dzieleniem się szklankami do picia, ręcznikami i naczyniami. Dzięki zwiększonej świadomości, szybkiemu leczeniu i być może wyjazdom na wiosenną przerwę świąteczną, epidemia została stłumiona.
Lekarze pierwszego kontaktu widzą zakaźne zapalenie spojówek częściej niż jakiekolwiek inne schorzenie oczu, a częstość występowania jest najwyższa u dzieci. Leczenie bakteryjnego zapalenia spojówek preparatem o szerokim spektrum działania i szybkim początku działania jest kluczem do zapobiegania możliwym następstwom, w tym owrzodzeniom rogówki wynikającym z przerwania ciągłości powierzchni oka w obecności bakterii chorobotwórczych. Szybkie leczenie jest niezbędne do ograniczenia możliwości rozprzestrzeniania się zakażenia.
Zakażenie
Zapalenie spojówek odnosi się do wielu stanów chorobowych. Mogą one być zakaźne lub niezakaźne, ostre, nadostre lub przewlekłe. Zaczerwienienie oka jest widoczne w prawie wszystkich przypadkach, chociaż inne aspekty prezentacji różnią się. Należy zachować ostrożność w celu odróżnienia infekcji bakteryjnych od chorób wirusowych i alergicznych.
Trzy najczęstsze patogeny wywołujące ostre bakteryjne zapalenie spojówek to Haemophilus influenzae, Streptococcus pneumoniae i Staphylococcus aureus. Dzieci najczęściej chorują na S. pneumoniae i H. influenzae, przy czym ten ostatni stanowi większość przypadków.2 Zakażenia S. aureus są częstsze u dorosłych. W naszym doświadczeniu z ostrymi zakażeniami bakteryjnymi jako dodatkowe czynniki ryzyka pojawiły się ciepły i wilgotny klimat, zatłoczone warunki mieszkaniowe i niewłaściwa higiena osobista.
Objawy są podobne niezależnie od patogenu. Ostatecznym objawem jest obfita śluzowo-moczysta wydzielina, tak że powieki pacjentów często są sklejone po przebudzeniu. Widoczna jest iniekcja spojówki bulbarowej i podniebiennej, przez co stan ten zyskał potoczną nazwę „różowego oka”. Mogą występować brodawki, chemoza i łagodny obrzęk powiek, a pacjenci mogą zgłaszać pieczenie oczu, podrażnienie i łzawienie. Najczęściej objawy rozpoczynają się w jednym oku i rozprzestrzeniają się na drugie. Znaczny lub postępujący obrzęk powiek może zwiastować zapalenie tkanki łącznej oczodołu.
Ostre bakteryjne zapalenie spojówek jest zwykle samoograniczające się i nie stanowi poważnego zagrożenia dla wzroku. Infekcje nadostre są znacznie poważniejsze, zagrażają wzrokowi. Patogenem najczęściej odpowiedzialnym jest Neisseria gonorrhoeae, a następnie znacznie rzadziej występująca Neisseria meningitidis.
Infekcje wywołane przez Neisseria gonorrhoeae pojawiają się zwykle u noworodków i aktywnych seksualnie młodych dorosłych.3 Noworodki zarażają się tą chorobą przechodząc przez zakażony kanał rodny. Dorośli najczęściej wprowadzają drobnoustroje do tkanki ocznej za pomocą rąk, po uprzednim kontakcie z zakażonymi narządami płciowymi. Gwałtownie postępujące objawy rozwijają się w ciągu kilku dni. Obejmują one nadmierną żółtozieloną ropną wydzielinę, nastrzyknięcie i chemozę spojówek, obrzęk powiek i tkliwe gruczolistości przeduszne. Bez leczenia nieuniknione jest zajęcie rogówki. Nacieki, owrzodzenie i perforacja mogą prowadzić do trwałej utraty wzroku.
Organizm Chlamydia trachomatis jest odpowiedzialny za inne potencjalnie zagrażające wzrokowi infekcje. Istnieją dwie odrębne manifestacje kliniczne ocznej postaci C. trachomatis: trachoma i łagodniejsze wtrętowe zapalenie spojówek.
Trachoma dotyka przede wszystkim społeczności wiejskie w krajach rozwijających się.4 Niehigieniczne warunki życia i ograniczony dostęp do czystej wody są również czynnikami ryzyka. Jest to choroba przewlekła, zwykle po raz pierwszy zarażona w dzieciństwie. Powtarzające się ponowne zakażenia prowadzą do bliznowacenia spojówek, zajęcia rogówki i w końcu do ślepoty.5 Uważa się, że zakażenie następuje poprzez bezpośredni kontakt z rękami lub tkaninami, które zostały zanieczyszczone wydzielinami z oczu lub nosa. Uważa się, że w niektórych regionach chorobę rozprzestrzeniają również muchy szukające oczu.
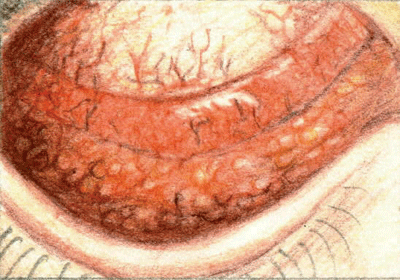
Płatki są charakterystycznym objawem wirusowego zapalenia spojówek.
Choć w Stanach Zjednoczonych trachoma występuje rzadko, społeczności charakteryzujące się ubóstwem, zatłoczonymi warunkami życia i/lub niską higieną pozostają w grupie podwyższonego ryzyka. Częstość występowania może być również wyższa wśród imigrantów z regionów, w których trachoma jest powszechna.
Diagnostyka
Jeśli chodzi o diagnostykę, nie można przecenić znaczenia dokładnego wywiadu lekarskiego. Oprócz pomocy w identyfikacji konkretnego podtypu bakteryjnego zapalenia spojówek, ważny jest szczegółowy opis historii pacjenta. Profile objawów infekcyjnego i nieinfekcyjnego zapalenia spojówek pokrywają się, szczególnie w odniesieniu do rumienia. Charakterystyczne oznaki i objawy różnią się.
Jedna prosta zasada mówi, że ostre bakteryjne zapalenie spojówek objawia się jako brodawkowe, wirusowe zapalenie spojówek jako pęcherzykowe, a chlamydialne zapalenie spojówek jako oba. Wirusowe zapalenie spojówek objawia się również wodnistą wydzieliną z oka, która nie matuje powiek, a wyczuwalny palpacyjnie węzeł przedramienny lub przeduszny jest zwykle obecny.
Bakteryjne zapalenie rogówki jest zazwyczaj jednostronne, z silnym zaczerwienieniem, ostrym bólem, światłowstrętem i obrzękiem rogówki. Chociaż często występuje śluzowo-ropna wydzielina, będzie ona raczej gęsta i ropna niż lepka, jak w przypadku zapalenia spojówek.
Dwie inne możliwe przyczyny zaczerwienienia spojówek to suche oko i alergiczne zapalenie spojówek. Podobnie jak w przypadku wirusowego zapalenia spojówek, w suchym oku nie występuje ropna wydzielina. Objawy obejmują pieczenie oczu, kłucie i zmęczenie. Zaczerwienienie może pojawić się jako „pasmo” międzypaliczkowe, a nie równomierne rozłożenie na całej powierzchni oka.
W alergicznym zapaleniu spojówek, zaczerwienienie często pojawia się z wyraźnymi żyłkami. Kluczowym objawem jest swędzenie. Opis pacjenta dotyczący czasu pojawienia się lub pogorszenia objawów (np. podczas określonej pory roku) może również wskazywać na alergię.
Badanie w lampie szczelinowej może ujawnić bardzo wiele. Posiewy nie są zwykle uzasadnione w przypadkach łagodnego ostrego bakteryjnego zapalenia spojówek, ale ciężkie, nawracające lub oporne na leczenie przypadki mogą sugerować poważniejszy problem. Jeśli podejrzewa się infekcję gonokokową lub chlamydialną, należy wykonać posiew w celu wykluczenia choroby lub rozpoczęcia leczenia. Posiew powinien być wykonany suchą, syntetyczną wymazówką, taką jak Dacron lub rayon, należy unikać drewnianych wałków. Należy dążyć do pobrania komórek nabłonka spojówki powiekowej i uważać, aby nie dotknąć rzęs, powiek lub jakiejkolwiek wydzieliny śluzowej. Omówienie technik hodowli można znaleźć w naszej kolumnie z września 2002 roku.
Podłoże agarowe z krwią i agar czekoladowy powinny być stosowane jako pożywki podczas inkubacji. Chlamydia jest identyfikowana poprzez inokulację i inkubację do hodowli komórkowej.
Czy AzaSite jest odpowiedzią na problemy z przestrzeganiem zaleceń lekarskich?
Pacjenci stają się znużeni dawkowaniem w systemie q2h lub q.i.d i często nie przyjmują każdej dawki leku zgodnie z zaleceniami, co negatywnie wpływa na ich przyszłą odpowiedź na antybiotyk, jak również na ich natychmiastowy powrót do zdrowia.
Leczenie
Jako że ostre bakteryjne zapalenie spojówek jest zwykle samoograniczające się, może ustąpić bez leczenia. Jest to jednak kiepski pomysł z wielu powodów.
Po pierwsze, choroba ta jest bardzo zaraźliwa. Niepodjęcie leczenia choroby zakaźnej zwiększa ryzyko narażenia innych osób. Ponadto, objawy i utracone dni pracy pogarszają jakość życia pacjenta. Wiele szkół wymaga, aby dzieci z zakażeniem przebywały w domu, dopóki nie będą przyjmować antybiotyków przez co najmniej 24 godziny.
Co więcej, istnieje możliwość, że stan nie ustąpi bez interwencji, w którym to przypadku pacjent ryzykuje powikłania, takie jak nacieki rogówki, a nawet owrzodzenie. W gorszym przypadku może dojść do bliznowacenia w wyniku owrzodzenia rogówki, endoftalmitis, perforacji lub utraty oka, jeśli dojdzie do przerwania ciągłości powierzchni oka. Istnieje również ryzyko wystąpienia choroby pozatorebkowej: Nieleczone zakażenia H. influenzae typu B mogą prowadzić do choroby ogólnoustrojowej.6
Przy wyborze antybiotyku do leczenia ostrego stanu, leki miejscowe o szerokim spektrum działania oferują wiele korzyści. Ponieważ w ostrych przypadkach rzadko pobiera się posiewy, środek o szerokim spektrum działania zwykle zapewnia szybką eradykację drobnoustrojów. Maści oferują korzyści wynikające z przedłużonego kontaktu z powierzchnią oka oraz dodatkowe działanie łagodzące. Krople do oczu są na ogół lepiej tolerowane przez dzieci i nie zaburzają widzenia.
Fluorochinolony zapewniają szerokie spektrum działania i mogą pochwalić się niską toksycznością, szybkim początkiem działania i lepszą penetracją do oczu niż jakikolwiek inny antybiotyk stosowany miejscowo.7 Oporność bakterii wielokrotnie wymagała opracowania nowych preparatów, a każda generacja dążyła do udaremnienia opornych szczepów. S. aureus jest szczególnie sprawny w rozwijaniu oporności.
Do fluorochinolonów czwartej generacji wprowadzonych w 2003 roku należą gatifloksacyna (Zymar, Allergan) i moksyfloksacyna (Vigamox, Alcon), z których oba oferują zwiększoną aktywność wobec tlenowych i beztlenowych organizmów gram-dodatnich i gram-ujemnych. Co ciekawe, moksyfloksacyna wykazała siedmiokrotnie większe stężenie w spojówce niż gatifloksacyna 20 minut po podaniu.8
Chociaż moksyfloksacyna ma nieco wyższe stężenie niż gatifloksacyna, odpowiednio 0,5% w porównaniu z 0,3%, w badaniu sponsorowanym przez firmę Alcon stwierdzono, że wyższe stężenie w tkankach może wynikać z dwufazowej (zarówno lipidowej, jak i wodnej) rozpuszczalności moksyfloksacyny. (Rusinko A, et al. IOVS 2004;45:ARVO E-Abstract 4907) Ponadto, ulotka dołączona do opakowania moksyfloksacyny zaleca dawkowanie t.i.d. przez siedem dni, podczas gdy ulotka dołączona do opakowania gatifloksacyny zaleca dawkowanie q2h przez dzień pierwszy i drugi oraz q.i.d. przez dni od trzeciego do siódmego. Zmniejszony schemat dawkowania może skutkować lepszym przestrzeganiem zaleceń przez pacjentów. Szybka, większa penetracja może prowadzić do przyspieszonego zabijania bakterii.
Mutacje bakteryjne nie są jedynym czynnikiem przyczyniającym się do oporności. Błędna diagnoza może spowodować nadmierną ekspozycję pacjenta na antybiotyki, na przykład gdy wirus jest leczony antybiotykiem. Jedno z badań wykazało, że podczas gdy ponad 80 procent przypadków zapalenia spojówek jest leczonych antybiotykami, tylko 32 procent badanych przypadków było rzeczywiście pochodzenia bakteryjnego. W nowszym badaniu, które przeprowadziliśmy, udoskonalone techniki hodowli i kontrolowane zarządzanie placówką zaowocowały 46-procentowym odsetkiem hodowli dodatnich.13
Przestrzeganie dawkowania jest kolejnym czynnikiem i może być trudne do osiągnięcia, szczególnie wśród pacjentów pediatrycznych. Fluorochinolony mogą wymagać nawet ośmiu dawek na dobę na początku okresu leczenia, zmniejszając się do dawek q.i.d. przez resztę kursu (patrz ramka, str. 80). Sumienne dawkowanie może być łatwiejsze do osiągnięcia, gdy objawy są najgorsze, ale gdy zaczynają ustępować, przestrzeganie zaleceń często również zaczyna się pogarszać. Daje to odpornym szczepom szansę na wznowienie aktywności i rozwinięcie odporności. Konieczne jest, aby pacjenci ukończyli cały kurs leczenia.
Leczenie infekcji wywołanej przez Neisseria lub Chlamydia może stanowić bardziej bezpośrednie wyzwanie. Prawidłowy przebieg terapii powinien obejmować antybiotyk ogólnoustrojowy, antybiotyk miejscowy oraz regularne irygacje solą fizjologiczną. W przypadku wtrąceniowego zapalenia spojówek u dorosłych, ulubionym lekiem jest azytromycyna (Zithromax, Pfizer). Jest ona pakowana w pojedynczą dawkę 1- lub 2-g, a pacjenci muszą wtedy stosować tylko jeden schemat dawkowania i utrzymywać nawadnianie solą fizjologiczną.
Ceftriakson jest preferowany w przypadku schorzeń gonokokowych, podawany w pojedynczym wstrzyknięciu 125-mg. Dorośli i ich partnerzy seksualni powinni również poddać się dalszym badaniom w kierunku chorób wenerycznych, ponieważ zajęcie oczu jest często wtórne do zakażenia narządów płciowych.
Niemowlęta powinny być hospitalizowane podczas leczenia i starannie monitorowane pod kątem rozsianego zakażenia. Aby zapobiec rozprzestrzenianiu się choroby na inne niemowlęta, powinny być one izolowane od reszty przedszkola. Podobnie jak w przypadku dorosłych, zaleca się podanie pojedynczej dawki dożylnej lub domięśniowej (25-50 mg/kg dla niemowląt, nie więcej niż 125 mg) ceftriaksonu przeciwko Neisseria species. Przeciwko chlamydiom zalecana jest erytromycyna doustna (12,5 mg/kg m.c. przez 14 dni). W połączeniu z antybiotykoterapią miejscową i regularnymi irygacjami solą fizjologiczną, rokowanie dla pacjentów jest zazwyczaj bardzo dobre.
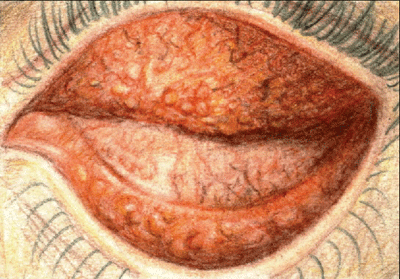
Chlamydialne zapalenie spojówek objawia się zarówno pęcherzykami, jak i brodawkami.
Inne rozważania
Większość pacjentów wchodzi do systemu opieki zdrowotnej przez półkę w aptece lub lekarza rodzinnego. Wielu z nich, zwłaszcza pediatrycznych, nigdy nie postawiło stopy w gabinecie okulisty. Kiedy stan jest uważany za ostry i nieskomplikowany, pielęgniarka może po prostu zadzwonić po receptę, a pacjent nigdy nie będzie miał wizyty w biurze. Nie ma nic złego w tej strategii tak długo, jak recepta jest odpowiednia dla danego stanu. Jednak w bardziej krytycznych lub nadostrych przypadkach opóźnienie leczenia systemowego wyrządza pacjentowi szkodę.
Jest prawdopodobne, że pacjent zostanie skierowany, jeśli objawy nie ustąpią zgodnie z oczekiwaniami. Czasami szczegół nieujawniony w historii choroby pacjenta jest wszystkim, co stoi między jego obecnym stanem a powrotem do zdrowia. Nadużycia seksualne mogą być przyczyną rzadkiego dziecięcego przypadku nadostrego zapalenia spojówek. Żaden antybiotyk nie złagodzi zaczerwienienia oczu u alergika z domem pełnym kotów. Zła higiena może spowodować ponowne wprowadzenie bakterii codziennie, gdy dziecko opiera głowę na zanieczyszczonej poduszce.
Rozmowa z pediatrami i lekarzami kierującymi jest skutecznym sposobem na zminimalizowanie błędnej diagnozy i nadmiernego przepisywania leków, a także na uzyskanie skierowań wydanych wcześniej niż później. Jak widać w Dartmouth, szybka opieka połączona z solidnym reżimem higienicznym może sprawić, że nawet imprezy w college’u będą znowu bezpieczne.
Dr Abelson, profesor kliniczny oftalmologii w Harvard Medical School i starszy naukowiec kliniczny w Schepens Eye Research Institute, konsultuje się w okulistycznych farmaceutykach. Pan Shapiro jest dyrektorem ds. środków przeciwinfekcyjnych, a pani Lapsa jest pracownikiem badań klinicznych w dziedzinie alergii w ORA Clinical Research and Development w North Andover.
1. Gigliotti F, Williams WT, Hayden FG, et al. Etiology of acute conjunctivitis in children. J Pediatr 1981;98:4:531-536.
2. Vichyarond P, Brown Q, Jackson D. Acute bacterial conjunctivitis. Clin Pediatr 1986;25:10:506-509.
3. Morrow GL, Abbot RL. Conjunctivitis. Am Fam Phys 1998;57:735-746.
4. Courtright P, West SK. Contribution of sex-linked biology and gender roles to disparities with trachoma. Emerg Infect Dis 2004;10:11:2012-6.
5. Johnson GJ. The environment and the eye. Eye 2004;18:12:1235-50.
6. Limberg MB. A review of bacterial keratitis and bacterial conjunctivitis. Am J Ophthalmol 1991:112:29(S).
7. Mah FS. Fourth-generation fluoroquinolones: new topical agents in the war on ocular bacterial infections. Curr Opin Ophthalmol 2004;15:316-320.
8 . Wagner RS, Abelson MB, Shapiro A, et al. Evaluation of moxifloxacin, ciprofloxacin, gatifloxacin, ofloxacin, and levofloxacin concentration in human conjunctival tissue. Arch Ophthalmol 2005 Sep;123:9:1282-1283.
9. Griggs DJ, Marona H, Piddock JV. Selection of moxifloxacin-resistant Staphylococcus aureus compared with five other fluoroquinolones. J Antimicrob Chemother 2003;51:1403-1407.
10. Pumbwe L, Randall LP, Woodward MJ, Piddock LJV. Evidence for multiple-antibiotic resistance in campylobacter jejuni not mediated by CmeB or CmeF. Antimicrob Agents Chemother 2005;49:4:1289-1293.
11. Ricci V, Peterson ML, Rotschafer JC, et al. Role of topisomerase mutations and efflux in fluoroquinolone resistance of bacteroides fragilis clinical isolates and laboratory mutants. Antimicrob Agents Chemother 2004;48:4:13344-1346.
12. Rietveld RP. Predicting bacterial cause in infectious conjunctivitis: Cohort study on informativeness of combinations of signs and symptoms. Brit Med J 2004;24;329:7459:206-210.
13. Data on File, Ophthalmic Research Associates.
.
