Prospecte SSCI: Păstrarea sănătății după o leziune a măduvei spinării
Ce este intestinul și ce face acesta?
Intestinul este ultima porțiune a tractului dumneavoastră digestiv și este uneori numit intestin gros sau colon. Tubul digestiv în ansamblul său este un tub gol care se întinde de la gură până la anus (vezi ilustrația). 
Funcția sistemului digestiv este de a introduce hrana în organism și de a scăpa de deșeuri. Intestinul este locul în care sunt depozitate deșeurile rezultate în urma alimentației până când acestea sunt evacuate din organism sub forma unei mișcări intestinale (scaun, fecale).
O mișcare intestinală are loc atunci când rectul (ultima porțiune a intestinului) devine plin de scaun și mușchiul din jurul anusului (sfincterul anal) se deschide (vezi diagrama de mai jos).
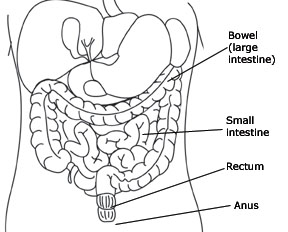
Cu o leziune a măduvei spinării, pot apărea leziuni ale nervilor care permit unei persoane să controleze mișcările intestinale. În cazul în care leziunea măduvei spinării este deasupra nivelului T-12, se poate pierde capacitatea de a simți când rectul este plin. Cu toate acestea, mușchiul sfincterului anal rămâne strâns, iar mișcările intestinale vor avea loc pe bază de reflex. Acest lucru înseamnă că, atunci când rectul este plin, se va produce reflexul de defecare, golind intestinul. Acest tip de problemă intestinală se numește intestin motor superior sau intestin reflex. Ea poate fi gestionată prin determinarea reflexului de defecare să apară la un moment și într-un loc adecvat din punct de vedere social.
O leziune a măduvei spinării sub nivelul T-12 poate afecta reflexul de defecare și relaxa mușchiul sfincterului anal. Acest lucru este cunoscut sub numele de neuron motor inferior, intestin flasc sau areflexic. Gestionarea acestui tip de problemă intestinală poate necesita încercări mai frecvente de golire a intestinului și sprijinirea sau îndepărtarea manuală a scaunului.
Ambele tipuri de intestin neurogen pot fi gestionate cu succes pentru a preveni mișcările intestinale neplanificate și alte probleme intestinale, cum ar fi constipația, diareea și impactarea.
Ce metode pot fi folosite pentru golirea intestinului?
Programul intestinal al fiecărei persoane ar trebui să fie individualizat pentru a se potrivi nevoilor proprii, tipului de afectare nervoasă (neuron motor superior sau inferior) și altor factori (a se vedea „Ce factori pot influența succesul programului intestinal”, mai jos). Componentele unui program intestinal pot include orice combinație dintre următoarele:
- Îndepărtarea manuală
Îndepărtarea fizică a scaunului din rect. Aceasta poate fi combinată cu o tehnică de sprijinire în jos numită manevra valsalva (evitați această tehnică dacă aveți o afecțiune cardiacă). - Stimulare digitală
Mișcare circulară cu degetul arătător în rect, care determină relaxarea sfincterului anal. - Supozitor
Supozitorul rectal Bysocodyl (Dulcolax® sau Magic Bullet®) stimulează terminațiile nervoase din rect, provocând o contracție a intestinului. Glicerina atrage apa în scaun pentru a stimula evacuarea. - Mini-enemă (Enemeez®)
Înmoaie, lubrifiază și atrage apă în scaun pentru a stimula evacuarea.
Ce este un program intestinal?
Cei mai mulți oameni își realizează programul intestinal la un moment al zilei care se potrivește cu obiceiurile lor intestinale anterioare și cu stilul de viață actual. Programul începe, de obicei, cu introducerea fie a unui supozitor, fie a unui Enemeez®, urmată de o perioadă de așteptare de aproximativ 5-10 minute pentru a permite stimulentului să acționeze. Această parte a programului ar trebui, de preferință, să se facă pe comodă sau pe scaunul de toaletă.
După perioada de așteptare, stimularea digitală se efectuează la fiecare 10-15 minute până când rectul este gol. Persoanele cu un intestin flasc (areflexic) omit frecvent supozitorul sau mini-enemul și își încep programul intestinal cu stimularea digitală sau cu îndepărtarea manuală. Majoritatea programelor intestinale necesită 30-60 de minute pentru a fi finalizate.
Programele intestinale variază de la o persoană la alta, în funcție de preferințele și nevoile individuale ale acestora. Unele persoane folosesc doar jumătate de supozitor, altele au nevoie de două supozitoare, iar altele nu folosesc deloc supozitor sau mini-enemă. Unii aleg să facă întregul program în pat, în timp ce alții stau pe toaletă de la început. Unii consideră că programul funcționează mai bine dacă pot mânca sau bea o băutură caldă în timp ce este în desfășurare, alții consideră că acest lucru nu este util. Ceea ce este cel mai important este să descoperiți ce funcționează cel mai bine pentru dumneavoastră.
Ce factori pot afecta succesul programului intestinal?
Oricare dintre factorii enumerați mai jos, sau o combinație de factori, poate afecta succesul unui program de bowel. Schimbarea unui factor poate produce rezultate aproape imediat, sau poate dura câteva zile pentru a vedea rezultatele. Schimbarea mai multor factori deodată face dificilă determinarea efectelor factorilor individuali și poate crește timpul necesar pentru a dezvolta un program intestinal stabil.
- Antecedente intestinale anterioare: Care au fost obiceiurile dumneavoastră intestinale în trecut?
- Sincronizare: Vă faceți programul intestinal dimineața sau seara? La aceeași oră în fiecare zi? După o masă sau o băutură caldă? Care este intervalul dintre programe – o jumătate de zi, o zi sau două zile? (Ar trebui să faceți un program intestinal cel puțin o dată la 2-3 zile pentru a reduce riscul de constipație, impactare și cancer de colon).
- Intimitate și confort: Altcineva vă împarte baia? Aveți suficient timp pentru a vă finaliza programul?
- Stres emoțional: A fost afectat apetitul dumneavoastră? Sunteți capabil să vă relaxați?
- Poziționare: Unde vă faceți programul – pe un scaun comodă, pe un scaun de toaletă ridicat, pe toaletă sau în pat? Probabil că va funcționa mai bine atunci când stați în șezut din cauza gravitației.
- Lichide: Cât și ce tip de lichide beți? (Sucul de prune sau sucul de portocale pot stimula intestinele, sau un alt tip de suc de fructe poate funcționa cel mai bine pentru dumneavoastră).
- Alimente: Câte fibre sau volum (cum ar fi fructe și legume, tărâțe, pâine și cereale integrale) mâncați? Unele alimente (cum ar fi produsele lactate, cartofii albi, pâinea albă și bananele) pot contribui la constipație, în timp ce altele (cum ar fi cantitățile excesive de fructe, cofeina sau alimentele condimentate) pot înmuia scaunul sau provoca diaree.
- Medicamente: Unele medicamente (cum ar fi codeina, Ditropan, probantina și antiacidele pe bază de aluminiu, cum ar fi Aludrox) pot provoca constipație, în timp ce altele (inclusiv unele antibiotice, cum ar fi ampicilina, și antiacidele pe bază de magneziu, cum ar fi Mylanta și Maalox) pot provoca diaree. Consultați-vă cu furnizorul dumneavoastră de servicii medicale pentru informații despre medicamentele pe care le luați.
- Boală: Un caz de gripă, o răceală sau o infecție intestinală vă poate afecta programul intestinal în timp ce sunteți bolnav. (Chiar dacă sistemul digestiv nu este afectat în mod direct, obiceiurile alimentare, aportul de lichide sau mobilitatea dvs. se pot schimba, ceea ce poate modifica programul intestinal).
- Nivelul de activitate/mobilitate: Câtă mișcare faceți? Cât timp petreceți în afara patului?
- Vremea: Vremea caldă crește evaporarea fluidelor corporale, ceea ce poate duce la deshidratare și constipație.
- Masajul extern: Masarea abdomenului inferior într-o mișcare circulară, în sensul acelor de ceasornic, de la dreapta la stânga, crește activitatea intestinală.
- Valsalva: (aplecarea)
Această tehnică nu este recomandată pacienților cu probleme cardiace. - Dispozitive de asistență/adaptare
Dispozitive cum ar fi un dispozitiv de inserție a supozitoarelor, o extensie a degetelor sau un stimulator digital pot fi necesare pentru a vă ajuta în stabilirea unui program intestinal de succes.
Clinici SCI operate de Universitatea din Washington:
Harborview Medical Center
Rehabilitation Medicine Clinic
325 9th Ave., Seattle WA 98104
Spinal Cord Injury Clinic nurses: 206-744-5862
University of Washington Medical Center
Rehabilitation Medicine Clinic
1959 NE Pacific, Seattle WA 98195
Spinal Cord Injury Clinic nurses: 206-598-4295
