International Journal of Women’s Health and Wellness
DOI : 10.23937/2474-1353/1510029
Vaginite inflammatoire desquamative et autres vaginites persistantes : Un rapport de cas
Miguel Angel Acosta-Benito1,2*
1Services de santé publique de Madrid, Espagne
2Université a Distancia de Madrid (UDIMA), Espagne
*Auteur correspondant : Miguel Angel Acosta-Benito, Professeur associé, Université a Distancia de Madrid (UDIMA), Mar Baltico 2, 28033 Madrid, Espagne, E-mail : [email protected]
Int J Womens Health Wellness, IJWHW-2-029, (Volume 2, Issue 3), Case Report ; ISSN : 2474-1353
Reçu : 23 juin 2016 | Accepté : 08 août 2016 | Publié : 10 août 2016
Citation : Acosta-Benito MA (2016) Vaginite inflammatoire desquamative et autres vaginites persistantes : Un rapport de cas. Int J Womens Health Wellness 2:029. 10.23937/2474-1353/1510029
Copyright : © 2016 Acosta-Benito MA. Il s’agit d’un article en accès libre distribué selon les termes de la licence Creative Commons Attribution, qui permet une utilisation, une distribution et une reproduction sans restriction sur n’importe quel support, à condition que l’auteur original et la source soient crédités.
Abstract
A 75 % des femmes auront au moins un épisode de vaginite, qui peut devenir persistant chez plus de la moitié d’entre elles. Ses symptômes sont gênants et comportent une charge psychologique pour les patientes. Bien qu’elle soit fréquemment causée par une vaginose bactérienne, une candidose vaginale ou une trichomonase, d’autres étiologies doivent être prises en compte, comme la vaginite non infectieuse et la vaginite atrophique. La vaginite inflammatoire desquamative est une maladie d’origine inconnue qui apparaît associée à un érythème vaginal intense et à des pertes jaunes épaisses, facilement traitables. Les médecins doivent être conscients de cette affection. Le diagnostic final nécessite des méthodes microscopiques qui ne sont pas accessibles dans le cadre des soins primaires, lieu où les femmes consultent généralement en premier lieu. En raison de cette limitation, il est important de connaître les caractéristiques de la vaginite inflammatoire desquamative et d’autres formes de vaginite persistante et ses facteurs associés, afin que le traitement puisse être prescrit à partir de la suspicion clinique, de l’examen physique et en utilisant des essais de traitement.
Keywords
Vaginite, Diagnostic différentiel, Inflammation, Soins de santé primaires
Introduction
La vaginite est une maladie courante chez les femmes de tous âges . Ce terme englobe différentes maladies avec des symptômes communs, devenant chronique quand elle dure plus d’un an, ce qui se produit chez jusqu’à 62% des femmes avec des symptômes de cette maladie tels que des démangeaisons ou des écoulements . Elle est généralement causée par une perte d’équilibre de la flore vaginale, de sorte que certaines formes mycosiques ou certaines espèces bactériennes deviennent prédominantes (comme Candida, Mycoplasma ou Trichomonas). Bien qu’il s’agisse d’une pathologie bien contrôlée dans la plupart des cas, les symptômes persistent parfois dans le temps (même plus d’un an), devenant une maladie chronique responsable d’une diminution importante de la qualité de vie des femmes en raison de ses implications physiques et psychologiques . Certaines des causes les plus fréquentes de la vaginite persistante sont, entre autres, la dermatite de contact (21%), la candidose vulvovaginale récurrente (21%), l’atrophie (15%), la vestibulodynie provoquée (13%) et les pertes physiologiques (9%).
La vaginite persistante peut être causée aussi par certaines maladies peu connues des médecins. L’une d’entre elles est la vaginite inflammatoire desquamative, dont l’étiologie reste inconnue et qui peut évoluer avec des pertes vaginales, des démangeaisons, une dyspareunie et un érythème .
Puisque les soins primaires sont le lieu où les femmes consultent en premier, il est important d’analyser la gestion de la vaginite chronique à ce niveau d’assistance, en analysant ses lacunes. En Espagne, un quart des femmes qui consultent leur clinique de soins primaires chaque année réclame des symptômes de vaginite, et on estime que la moitié d’entre elles peuvent avoir des symptômes récurrents sur une année (vaginite persistante), étant une entité qui nécessite un diagnostic différentiel approprié . Il est donc nécessaire de comprendre comment faire une approche diagnostique et thérapeutique correcte de celui-ci.
Un cas de vaginite persistante est décrit afin d’analyser les principales causes et la gestion de la vaginite persistante, soulignant la vaginite inflammatoire desquamative qui est une maladie inconnue pour de nombreux médecins .
Une femme de 27 ans s’est plainte de démangeaisons vaginales, de dyspareunie et d’une augmentation des pertes vaginales, décrites comme jaunes et épaisses. Sa plainte date d’il y a deux semaines, et elle a admis qu’elle avait eu des épisodes similaires trois fois par an au cours des trente-six derniers mois. Elle a déclaré avoir le même partenaire masculin depuis dix ans, utiliser régulièrement la pilule contraceptive et n’avoir aucun autre antécédent médical intéressant. Il n’y a aucun autre symptôme dans l’anamnèse formelle.
L’examen physique a été fait après l’anamnèse, trouvant un écoulement vaginal épais et jaunâtre, un léger érythème et un œdème sur les deux petites lèvres. En examinant le dossier médical de la patiente, nous avons trouvé une culture positive pour Candida Albicans, et d’autres non concluantes. Un nouvel écouvillon a été demandé, et aucun micro-organisme n’a été observé. Le pH mesuré avec une bandelette rapide était de 5. La patiente a été traitée avec du métronidazole 400 mg/12 h pendant une semaine, et a connu une certaine amélioration, mais n’était pas complètement rétablie.
Un mois plus tard, elle est revenue au centre de soins primaires avec la même plainte. Psychologiquement, la patiente avait des sentiments de honte parce qu’elle ne peut pas avoir ses relations intimes en raison du manque de vapeur d’eau de la mauvaise odeur dont elle souffrait, et de la dyspareunie associée. Son examen physique était similaire à celui rapporté dans la description précédente.
Le diagnostic de vaginite chronique a été posé, et la patiente a reçu plusieurs fois un traitement par clotrimazole vaginal et métronidazole en pensant à la vaginose bactérienne, car c’est une étiologie plus courante de la vaginite. Comme la patiente n’a pas obtenu un rétablissement continu et complet, d’autres causes de vaginite persistante ont été envisagées.
Les caractéristiques de l’examen physique (érythème vaginal intense) et l’utilisation à long terme de pilules contraceptives, nous ont fait penser à une vaginite inflammatoire desquamative comme diagnostic présomptif. Elle a reçu une crème vaginale à base de clindamycine à 2% (Dalacin®). Trois semaines plus tard, il n’y avait aucun symptôme de vaginite, et la patiente reste asymptomatique deux mois après.
La suspicion clinique avant le traitement par la crème de clindamycine était une vaginite inflammatoire desquamative. Bien que ce diagnostic doive être confirmé par un frottis humide (les globules blancs sont vus au microscope salin), comme cette technique n’est pas disponible en soins primaires et que le temps de dérivation en gynécologie est long, il a été décidé de traiter afin de soulager les symptômes de la femme.
Discussion
Il existe différentes manifestations de vaginite comme l’érythème, l’écoulement ou les érosions chez les femmes qui présentent généralement des symptômes comme des démangeaisons vaginales, une dyspaurénie, des douleurs ou un gonflement vulvaire. L’origine de ces symptômes et signes est l’inflammation vaginale, et elle est chronique lorsqu’elle survient pendant, après ou malgré un traitement , ou de façon répétée sur une année .
La vaginite chronique n’est pas aussi fréquente que la vaginite aiguë, dont l’étiologie est généralement la candidose, la trichomonase ou la vaginose bactérienne. D’autres causes moins fréquentes sont les réactions allergiques ou les dermatoses vulvaires . Néanmoins, il n’est pas rare que certaines femmes présentent cette symptomatologie pendant des semaines ou des mois. Plusieurs raisons peuvent expliquer ce phénomène : vulvovaginite infectieuse récurrente, mauvaise observance du traitement, résistance aux médicaments, atrophie épithéliale ou présence d’autres causes d’inflammation plus rares (comme la vaginite inflammatoire desquamative). La prise en charge de la vaginite chronique est reprise dans la figure 1.
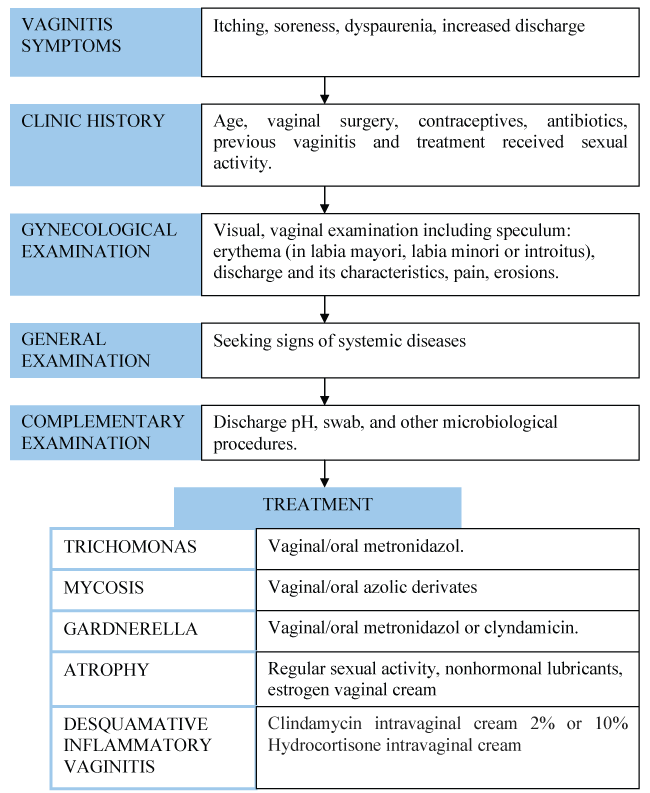
.
Figure 1 : Déroulement du diagnostic et du traitement de la vaginite chronique.View Figure 1

Comme les causes les plus fréquentes de vaginite persistante, nous devons écarter la présence d’une infection. Les micro-organismes les plus fréquemment associés sont ceux impliqués dans les vaginites aiguës . Il est important de comprendre les principales causes qui font que ces infections deviennent chroniques.
La trichomonase est souvent persistante en raison de la résistance aux médicaments et/ou d’un mauvais diagnostic. Elle est souvent non diagnostiquée en raison de l’absence de moyens rapides pour faciliter l’identification de l’agent pathogène, de sorte que l’infection est traitée avec des médicaments inappropriés .
Dans d’autres cas, Candida albicans est à l’origine de l’inflammation vulvo-vaginale chronique, non pas pour la colonisation mais pour une réponse d’hypersensibilité génétiquement déterminée. Ce mécanisme inflammatoire est favorisé par la présence d’œstrogènes, il est donc plus fréquent chez les jeunes femmes . D’autres espèces de candida peuvent produire des vaginites avec un taux de résistance plus élevé, comme Candida glabrata ou Candida parapsilosis. Dans ces cas, il faut parfois un traitement par mantein pendant six mois .
La vaginose bactérienne est une autre affection fréquente chez les femmes en âge de procréer. Il n’est pas clairement établi si elle a une transmission sexuelle ou non. Il y a un taux de récurrence élevé malgré les traitements, de sorte que les remèdes maison sont fréquemment utilisés comme une conséquence de la mauvaise réponse aux médicaments . Des études et revues récentes soulignent que les biofilms fabriqués par Gardnerella Vaginalis peuvent être la raison de la persistance de la vaginose bactérienne, insistant sur l’importance de rétablir la flore normale, dans laquelle les lactobacilles sont prédominants. L’utilisation de métronidazole en gel deux fois par semaine pendant quatre mois peut résoudre cette infection. L’utilisation du préservatif pendant le traitement est recommandée, afin de préserver la flore normale .
Néanmoins, une vaginite persistante ou chronique peut être causée par une inflammation, sans relation claire avec un quelconque processus infectieux .
D’une part, l’atrophie vulvo-vaginale est fréquente chez les femmes ménopausées, et la sécheresse est plus importante que les pertes comme symptôme. Dans l’examen physique, nous pouvons trouver une atrophie des organes génitaux externes, des pétéchies et un écoulement jaune . Il peut être résolu dans la plupart des cas avec des lubrifiants non hormonaux et la poursuite de l’activité sexuelle, mais parfois est nécessaire d’ajouter un gel vaginal d’estriol. En cas de contre-indication, certaines études soutiennent l’utilisation d’androgènes ou de gel intravaginal d’acide hyaluronique .
D’autre part, la vaginite inflammatoire desquamative est une maladie chronique d’étiologie inconnue . Elle est responsable des 8% des vaginites chroniques et a été liée à une prolifération bactérienne, à une réaction à médiation immunitaire ou à une réaction induite par une toxine de Staphylococcus Aureus. Elle survient généralement chez les femmes ayant un faible taux d’œstrogènes (comme dans le cas de la prise de contraceptifs), qui allaitent ou qui sont ménopausées. Un important érythème introït et vaginal apparaît qui différencie cette entité de l’atrophie. Des globules blancs sont visibles en microscopie saline, mais ne sont pas retrouvés en cas d’atrophie .
Comme la microscopie n’est pas une technique accessible aux professionnels des soins primaires, il est nécessaire de créer une stratégie pour le diagnostic de cette maladie à ce niveau d’assistance. La première étape consiste à prendre une histoire personnelle complète du patient, en demandant les traitements précédents (prescrits par un médecin ou auto-administrés), l’histoire sexuelle, l’histoire gynécologique et les caractéristiques du cycle menstruel . Il est important de savoir si la patiente a subi une intervention chirurgicale vaginale, si elle a souvent reçu des antibiotiques ou si elle prend des contraceptifs qui conditionnent un faible taux sanguin d’œstrogènes. Ces conditions sont liées à la vaginite inflammatoire desquamative. Les déclencheurs les plus fréquents sont la diarrhée et le traitement antibiotique .
L’examen physique retrouve un érythème vraiment intense au niveau des petites lèvres, parfois accompagné d’un œdème et de petites érosions. Dans l’introitus, un érythème confluent et des lésions pétéchiales peuvent être présents . Un écoulement purulent, le plus souvent jaune ou vert et épais, est une autre des constatations typiques. Il est important d’examiner les autres surfaces muqueuses afin d’écarter les maladies systémiques comme le lichen plan. Lors de l’examen au spéculum, l’inflammation est inégale, et il faut écarter la présence de corps étrangers intravaginaux. Les caractéristiques différentielles de l’examen vaginal sont présentées dans le tableau 1.
![]()
Tableau 1 : Caractéristiques différentielles des différentes vaginites chroniques .View Table 1
On doit faire un prélèvement vaginal car la présence de trichomonas, d’infection fongique ou de vaginose bactérienne, car les autres infections doivent être exclues.Le pH du vagin est toujours supérieur à 4,5 . La culture des bactéries aérobies peut montrer une prolifération de celles-ci. Il peut être utile de tester la présence de Staphylococcus Aureus dans une culture spécifique ou par PCR, car il a été associé à la vaginite inflammatoire desquamative.
Il n’est pas habituel de devoir utiliser des techniques microscopiques et/ou la protéine C-réactive (PCR) pour le diagnostic, étant donné que ces outils ne sont pas facilement accessibles à partir des soins primaires . L’augmentation des cellules inflammatoires et des cellules épithéliales parabasales est retrouvée en microscopie .
En raison de la symptomatologie importante et des difficultés d’accès à certains des outils de diagnostic, les médecins de soins primaires doivent suspecter la présence d’une vaginite inflammatoire desquamative à partir de l’anamnèse et de l’examen physique. L’examen du pH vaginal à l’aide d’une bandelette est un test simple dont le résultat est immédiat, et le prélèvement d’échantillons pour culture et la réalisation d’un exsudat sont également des techniques accessibles. La plupart des cas doivent être identifiés en utilisant ces techniques après une évaluation clinique attentive, et aidés par des essais de traitement .
Clindamycine crème intravaginale 2% ou 10% Hydrocortisone crème intravaginale quotidienne pendant 4-6 semaines est efficace pour contrôler la symptomatologie, mais plus de 50% des patients ont besoin d’un traitement d’entretien. Si la réponse initiale est favorable, il y a de meilleures chances d’être asymptomatique après le traitement aigu .
Le patient doit être référé à un gynécologue s’il présente une résistance au traitement, y compris les traitements à long terme pour la vaginite persistante. Aussi doit être référé si une situation potentiellement grave comme l’immunosuppression est suspectée, après avoir effectué des tests de diagnostic pour établir les caractéristiques de base de la maladie .
Conclusion
Les causes les plus courantes de vaginite persistante en soins primaires sont des infections comme Trichomonas vaginalis, Candida ou Gardnerella. Néanmoins, les médecins de soins primaires doivent suspecter d’autres causes comme l’atrophie ou l’inflammation.
Bien que l’amélioration de l’accès aux outils de diagnostic pour identifier les différentes causes de la vaginite chronique puisse aider à la gestion de cette entité, aujourd’hui les médecins de famille devraient baser leur pratique sur une anamnèse adéquate, un examen physique qui discerne les différences entre les types distincts de vaginite et l’utilisation de procédures complémentaires comme les cultures ou les exsudats.
La vaginite inflammatoire desquamative peut être une maladie identifiable dans les soins primaires si les médecins la considèrent comme une option de diagnostic. Elle peut être facilement diagnostiquée et traitée à partir de ce niveau d’assistance, en connaissant sa présentation clinique spécifique et soutenue par des essais de traitement.
- Hainer BL, Gibson MV (2011) Vaginitis. Am Fam Physician 83 : 807-815.
- Nyirjesy P, Peyton C, Weitz MV, Mathew L, Culhane JF (2006) Causes de la vaginite chronique : analyse d’une base de données prospective de femmes affectées. Obstet Gynecol 108 : 1185-1191.
- Fischer G, Bradford J (2011) Vaginite persistante. BMJ 343 : d7314.
- Nyirjesy P (2014) Prise en charge de la vaginite persistante. Obstet Gynecol 124 : 1135-1146.
- Mason MJ, Winter AJ (2016) Comment diagnostiquer et traiter la vaginite inflammatoire aérobie et desquamative. Sex Transm Infect.
- López-Álvarez Muiño XL, García Seijo P, Romero Pita JM, Conde Guede L (2014) Guía clínica de vulvovaginitis. Fisterra.
- Sherrard J, Donders G, White D, Jensen JS, IUSTI européen (2011) Directive européenne (IUSTI/OMS) sur la gestion des pertes vaginales, 2011. Int J STD AIDS 22 : 421-429.
- Seña AC, Bachmann LH, Hobbs MM (2014) Infections persistantes et récurrentes à Trichomonas vaginalis : épidémiologie, traitement et considérations de gestion. Expert Rev Anti Infect Ther 12 : 673-685.
- Fischer G (2012) Candidose vulvovaginale chronique : ce que nous savons et ce que nous devons encore apprendre. Australas J Dermatol 53 : 247-254.
- Bilardi J, Walker S, McNair R, Mooney-Somers J, Temple-Smith M, et al. (2016) Prise en charge par les femmes de la vaginose bactérienne récurrente et expériences des soins cliniques : Une étude qualitative. PLoS One 11 : e0151794.
- Nappi RE, Biglia N, Cagnacci A, Di Carlo C, Luisi S, et al. (2016) Diagnostic et gestion des symptômes associés à l’atrophie vulvo-vaginale : avis d’experts au nom du groupe d’étude italien VVA. Gynecol Endocrinol 17 : 1-5.
- (2013) Prise en charge de l’atrophie vulvo-vaginale symptomatique : déclaration de position 2013 de la North American Menopause Society. Menopause 20 : 888-902.
- Labrie F, Archer DF, Koltun W, Vachon A, Young D, et al. (2016) Efficacité de la déhydroépiandrostérone (DHEA) intravaginale sur la dyspareunie et la sécheresse vaginale modérées à sévères, symptômes de l’atrophie vulvo-vaginale, et du syndrome génito-urinaire de la ménopause. Menopause 23 : 243-256.
- Bradford J, Fischer G (2010) Desquamative inflammatory vaginitis : differential diagnosis and alternate diagnostic criteria. J Low Genit Tract Dis 14 : 306-310.
- Simonetta C, Burns EK, Guo MA (2015) Dermatoses vulvaires : Une revue et une mise à jour. Mo Med 112 : 301-307.
- Reichman O, Sobel J (2014) Vaginite inflammatoire desquamative. Best Pract Res Clin Obstet Gynaecol 28 : 1042-1050.
- Sobel JD, Reichman O, Misra D, Yoo W (2011) Pronostic et traitement de la vaginite inflammatoire desquamative. Obstet Gynecol 117 : 850-855.

