女性の健康と幸福のための国際誌
DOI: 10.23937/2474-1353/1510029
Desquamative Inflammatory Vaginitis and Other Persisten Vaginitis: Desquamative Vaginitis and Other Persisten Vaginitis。 A Case Report
Miguel Angel Acosta-Benito1,2*
1Madrid’s Public Health Services, Spain
2Universidad a Distancia de Madrid (UDIMA) University, Spain
*共著者として参加. Miguel Angel Acosta-Benito, Associate Professor, Universidad a Distancia de Madrid (UDIMA) University, Mar Baltico 2, 28033 Madrid, Spain, E-mail: [email protected]
Int J Womens Health Wellness, IJWHW-2-029, (Volume 2, Issue 3), Case Report;ISSN: 2474-1353
Received: 2016年6月23日|Accepted: 2016年08月08日|Published: 2016年08月10日
引用。 Acosta-Benito MA (2016) Desquamative Inflammatory Vaginitis and Other Persisten Vaginitis: 症例報告. Int J Womens Health Wellness 2:029. 10.23937/2474-1353/1510029
Copyright: © 2016 Acosta-Benito MA. 本論文は、クリエイティブ・コモンズ 表示ライセンスの条件の下で配布されるオープンアクセス論文であり、原著者および出典を明記することを条件に、あらゆる媒体での無制限の使用、配布、および複製を許可する。
要旨
75%の女性が最後に1回は膣炎を経験し、その半分以上で持続することがあります。 その症状は不快であり、患者にとって心理的負担となる。 細菌性膣炎、膣カンジダ症、トリコモナス症が原因となることが多いが、非感染性膣炎や萎縮性膣炎など考慮しなければならない原因もある。 落屑性炎症性膣炎は、膣の強い紅斑と黄色の濃い分泌物に関連して現れる原因不明の疾患で、簡単に治療できます。 医師はこの病態に注意しなければなりません。 最終的な診断には顕微鏡検査が必要ですが、プライマリケア(女性が最初に相談する場所)からはアクセスできません。 このため、落屑性炎症性膣炎やその他の持続性膣炎の特徴とその関連因子を知ることが重要であり、臨床的疑いや身体診察、治療試験の利用から治療法を処方することが可能です。
キーワード
膣炎、鑑別診断、炎症、プライマリーヘルスケア
はじめに
膣炎はあらゆる年齢の女性によく見られる病気である。 この用語は、共通の症状を持つさまざまな疾患を包含しており、1年以上続くと慢性化し、かゆみや分泌物などのこの疾患の症状を持つ女性の最大62%に発生する。 それは通常、膣内フローラのバランスの損失によって引き起こされるので、いくつかの真菌形態または特定の細菌種が優勢になる(カンジダ、マイコプラズマやトリコモナスなど) . ほとんどの場合、よくコントロールされた病態ですが、症状は時々、長期間(1年以上)持続し、その物理的および心理的な影響により女性の生活の質の重要な低下をもたらす慢性疾患となっています … 持続性膣炎の原因としては、接触性皮膚炎(21%)、外陰部カンジダ症の再発(21%)、萎縮(15%)、誘発性前庭神経障害(13%)、生理的おりもの(9%)などが挙げられます。
持続性膣炎は、医師にはあまり知られていないいくつかの病気によっても引き起こされることがあります。 そのひとつが落屑性炎症性膣炎で、病因は不明のまま、膣分泌物、かゆみ、性交疼痛症、紅斑を伴うことがある。
プライマリーケアは女性が最初に相談する場所なので、このレベルの支援における慢性膣炎の管理を分析することは重要であり、その欠点を分析することである。 スペインでは毎年プライマリケアクリニックに出席する女性の4分の1は、膣炎の症状のために主張し、それはそれの半分は、適切な鑑別診断を必要とするエンティティである、年間(持続性膣炎)以上の再発の症状を持っているかもしれないと推定されている 。 したがって、正しい診断と治療のアプローチを行う方法を理解することが必要である。
持続性膣炎のケースは、多くの医師のための未知の疾患である落屑性炎症性膣炎を強調し、持続性膣炎の主な原因と管理を分析するために記載されています 。
27歳の女性は、膣のかゆみ、性交疼痛症、膣分泌物の増加を訴え、黄色で濃いと表現された。 訴えは2週間前からで,過去36か月間,年に3回ほど同様の症状があったことを認めている。 彼女は過去10年間同じ男性パートナーがおり、定期的に避妊薬を使用しており、他に気になる病歴はなかった。 既往歴に他の症状はない。
既往歴聴取後、身体所見を聴取したところ、膣分泌物が濃く、黄色みを帯び、両小陰唇に軽い紅斑と水腫が認められた。 カルテを確認したところ,Candida Albicansの培養が1例陽性で,他は判定不能であった。 pHは5であった。メトロニダゾール400 mg/12hを1週間投与し、若干の改善がみられたが、完治には至らなかった
1ヵ月後、彼女は同じ訴えをもってプライマリケアセンターに再来院した。 心理的には,悪臭のために親密な関係を築けないこと,性交疼痛症があること,などの羞恥心があった。 身体所見は前述と同様であった。
慢性膣炎と診断され、膣炎の原因として多い細菌性膣炎を考え、クロトリマゾールやメトロニダゾールの膣内投与を数回行った。 しかし、なかなか完治しないため、他の原因による膣炎を検討しました。
身体所見の特徴(膣の紅斑が強い)と避妊具の長期使用から、落屑性炎症性膣炎を推定診断としました。 2%クリンダマイシン腟用クリーム(ダラシン®)を投与した。 3週間後,膣炎の症状はなく,2ヵ月後も無症状のままであった。
クリンダマイシンクリームによる治療前の臨床的疑いは、落屑性炎症性膣炎であった。 この診断は湿潤塗抹標本(生理食塩水顕微鏡で白血球が見える)で確認する必要があるが、この技術はプライマリケアでは利用できず、婦人科への誘導に時間がかかるため、女性の症状を緩和するために治療を行うことにした。 これらの徴候および印の起源は腟の炎症であり、それが処置の間、後またはにもかかわらず起こるとき、または1年以上繰り返し慢性である
Chronic vaginitisは通常candidiasis、trichomoniasisまたは細菌の腟症である鋭い腟炎ほど頻繁ではない。 その他の原因としては、アレルギー反応や外陰部皮膚炎などがあり、頻度は低い。 しかし、数週間から数ヶ月の間にこのような症状が現れる女性も珍しくありません。 感染性外陰炎の再発、治療コンプライアンス不良、薬剤耐性、上皮の萎縮、他の稀な炎症原因(落屑性炎症性膣炎など)の存在などがその理由です。 慢性膣炎の管理は図1.
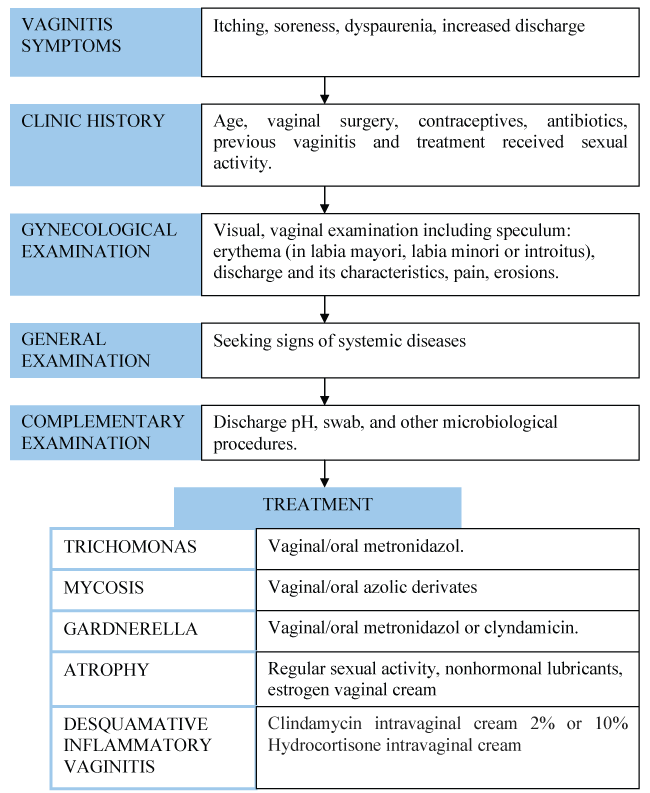
で再開される。図1

持続性膣炎の最も共通の原因として、我々は感染の存在を破棄しなければなりません。 最も頻繁に関連する微生物は、急性膣炎に暗示されているものを含む 。 これらの感染症を慢性化させる主な原因を理解することが重要である。
トリコモナス膣炎は、薬剤耐性や誤った診断により、しばしば持続的に発症する。 病原体の特定を容易にする迅速な手段がないため、しばしば診断がつかず、不適切な薬剤で治療されている。
また、外陰部の慢性炎症の背景には、カンジダ・アルビカンスが、コロニー形成のためではなく、遺伝的に決定された過敏性反応のために存在する場合もある。 この炎症メカニズムはエストロゲンの存在によって促進されるため、若い女性でより頻繁に起こる。 カンジダの他の種は、Candida glabrataやCandida parapsilosisのように、より高い耐性率で膣炎を引き起こす可能性があります。 これらのケースでは、時には我々は6ヶ月間マンテイン治療が必要です。
細菌性膣炎は、生殖年齢内の女性に頻繁に見られるもう一つの症状です。 性行為による感染かどうかは明確にされていません。 治療を行っても再発率が高いため、薬剤の効果が得られない場合、自己判断で治療薬を使用することが多い。 最近の研究やレビューでは、Gardnerella Vaginalisが作るバイオフィルムが持続的な細菌性膣炎の原因かもしれないと強調し、乳酸菌が優勢である正常な細菌叢を再確立することの重要性を主張している。 メトロニダゾールのゲルを週2回、4ヶ月間使用することで、この感染症を解決することができます。 正常な細菌叢を維持するために、治療中はコンドームを使用することが推奨されます。
それにもかかわらず、持続性または慢性の膣炎は、いかなる感染プロセスとの明確な関係なしに、炎症によって引き起こされることがあります。
一方、外陰部の萎縮は閉経後の女性に多く、症状としてはおりものよりも乾燥が重要であるとされています。 身体所見では、外陰部の萎縮、点状出血、黄色い分泌物などを見つけることができます。 ほとんどの場合、非ホルモン性の潤滑剤と性行為の継続で解決できますが、時にはエストリオール膣用ジェルを追加することが必要です。 禁忌がある場合は、アンドロゲンやヒアルロン酸の膣内ジェルを使用することを支持する研究結果もあります。
一方、落屑性炎症性膣炎は、原因不明の慢性疾患である。 慢性膣炎の8%を占め、細菌の過剰増殖、免疫介在性反応、黄色ブドウ球菌の毒素誘発性反応に関連するとされている。 通常、エストロゲンレベルが低い女性(避妊薬を服用している場合など)、授乳中の女性、閉経後の女性に起こります。 膣内および膣の紅斑が重要で、これが萎縮との相違点となります。 生理食塩水顕微鏡で白血球を確認することができますが、萎縮の場合は確認することができません。
顕微鏡検査はプライマリケア専門家にとって身近な技術ではないため、このレベルの支援でこの疾患を診断するための戦略を立てることが必要である。 最初のステップでは、患者の完全な個人歴を取り、過去の治療(医師による処方または自己管理)、性歴、婦人科歴、月経周期の特徴について尋ねる . 膣の手術、抗生物質の投与、エストロゲンの血中濃度を低くする避妊薬の服用などがあれば、それを知ることが重要です。 これらの条件はdesquamative炎症性膣炎に関連している。 最も頻繁なトリガーは、下痢や抗生物質治療が含まれています。
身体検査では、小陰唇に非常に強い紅斑が見つかり、時には水腫や小さなびらんを伴います。 内膜では、紅斑と点状病変が混在していることがあります。 膿性の分泌物(多くは黄色または緑色で濃厚)が典型的な所見のひとつである。 扁平紅色苔癬のような全身疾患を除外するために、他の粘膜表面の検査も重要である。 鏡検では、炎症は斑状であり、膣内異物の存在を否定する必要がある。 腟内検査の鑑別的特徴を表1に示す。
![]()
Table 1: 表1
We must make a vaginal swab because the presence of trichomonas, fungal infection or bacterial vaginosis, as other infections must be excluded. vaginaのpHは常に4.5以上である。 好気性細菌のための文化はそれらの過成長を示すことができます。 それは、それがdesquamative炎症性膣炎に関連しているとして、特定の培養またはPCRで黄色ブドウ球菌の存在をテストすることが有用であることができます。
Is not usual need to use microscopic techniques and/or C-reactive protein (PCR) for the diagnosis, regarding that these tools are not easily accessible from Primary Care . 顕微鏡検査では、炎症細胞や上皮細胞の増加が認められる。
重要な症状や診断ツールの入手が困難なことから、プライマリケア医では、健診や身体診察から落屑性炎症性膣炎の存在を疑わなければならない。 膣のpHを測定することは簡単で、すぐに結果が出ますし、培養のためのサンプルを採取したり、滲出液を採取することも可能です。
Clindamycin intravaginal cream 2% or 10% Hydrocortisone intravaginal cream daily for 4-6 weeks is effective in controlling symptomatology, but more than 50% of patients need maintenance treatment.The most cases must be identified by using these techniques after a careful clinical evaluation, and helped by trials of treatment.Clindamycin intravaginal cream 2% or 10% Hydrocortisone intravaginal cream daily for 4-6 weeks, and more than 50% of patients need maintenance treatment. 初期反応が良好であれば、急性期治療後に無症状となる可能性が高い。
治療に対する抵抗性を示す場合は、婦人科医に紹介する必要があり、持続性膣炎に対する長期治療も含まれる。 また、病気の基本的な特徴を確立するために診断テストを実行した後、免疫抑制のような潜在的に深刻な状況が疑われる場合は、紹介しなければならない。
結論
一次医療における持続性膣炎の最も共通の原因は、Trichomonas vaginalis、カンジダまたはガードネラなどの感染症である。 しかし、プライマリケア医は、萎縮や炎症などの他の原因を疑う必要がある。
慢性膣炎の異なる原因を特定する診断ツールへのアクセスを改善することは、この疾患の管理に役立つかもしれませんが、今日では、家庭医は、適切なアナムネシス、異なるタイプの膣炎の違いを識別する身体検査、培養や滲出液などの補完的な処置の使用を診療の基盤とすべきです。 このレベルの支援から、その特異な臨床症状を知り、治療の試行によりサポートすることで、容易に診断・治療することができます。
- Hainer BL, Gibson MV (2011) Vaginitis. Am Fam Physician 83: 807-815.
- Nyirjesy P, Peyton C, Weitz MV, Mathew L, Culhane JF (2006) Causes of chronic vaginitis: analysis of the prospective database of affected women. Obstet Gynecol 108: 1185-1191.
- Fischer G, Bradford J (2011) Persistent vaginitis. BMJ 343: d7314.
- Nyirjesy P (2014) Management of persistent vaginitis.をご参照ください。 Obstet Gynecol 124: 1135-1146.
- Mason MJ, Winter AJ (2016) How to diagnose and treat aerobic and desquamative inflammatory vaginitis.(好気性炎症性膣炎と落屑性炎症性膣炎の診断と治療方法). Sex Transm Infect.
- López-Álvarez Muiño XL, García Seijo P, Romero Pita JM, Conde Guede L (2014) Guía clínica de vulvovaginitis. Fisterra.
- Sherrard J, Donders G, White D, Jensen JS, European IUSTI (2011) European (IUSTI/WHO) guideline on the management of vaginal discharge, 2011.「膣分泌物の管理に関する欧州(IUSTI/WHO)ガイドライン」. Int J STD AIDS 22: 421-429.
- Seña AC, Bachmann LH, Hobbs MM (2014) Persistent and recurrent Trichomonas vaginalis infections: epidemiology, treatment and management considerations.膣分泌物の管理に関するガイドライン(2011年)。 Expert Rev Anti Infect Ther 12: 673-685.
- Fischer G (2012) Chronic vulvovaginal candidiasis: what we know and what we have yet to learn.Fischer G (2012) 外陰部慢性カンジダ症:私たちが知っていること、そしてまだ学んでいないこと。 Australas J Dermatol 53: 247-254.
- Bilardi J, Walker S, McNair R, Mooney-Somers J, Temple-Smith M, et al. (2016) 女性による細菌性膣炎再発の管理と臨床ケアの経験: 質的な研究。 PLoS One 11: e0151794.
- Nappi RE, Biglia N, Cagnacci A, Di Carlo C, Luisi S, et al. (2016) Diagnosis and management of symptoms associated with vulvovaginal atrophy: expert opinion on behalf of the Italian VVA study group.(外陰萎縮症に伴う症状の診断と管理:イタリアVVA研究グループを代表しての専門家の意見). Gynecol Endocrinol 17: 1-5.
- (2013)症候性外陰萎の管理:2013 position statement of The North American Menopause Society(2013年北米更年期学会見解). Menopause 20: 888-902.
- Labrie F, Archer DF, Koltun W, Vachon A, Young D, et al. (2016) Efficacy of intravaginal dehydroepiandrosterone (DHEA) on moderate to severe dyspareunia and vaginal dryness, symptoms of vulvovaginal atrophy and the genitourinary syndrome of menopause.(閉経後の膣萎縮症の症状、膣乾燥、膣膣淋病の膣内デヒドロエピアンドロステロン(DHEA))の項参照。 Menopause 23: 243-256.
- Bradford J, Fischer G (2010) Desquamative inflammatory vaginitis: differential diagnosis and alternate diagnostic criteria.更年期障害の診断と代替診断基準. J Low Genit Tract Dis 14: 306-310.
- Simonetta C, Burns EK, Guo MA (2015) Vulvar Dermatoses(外陰部皮膚病)。 A Review and Update(総説と最新情報)。 Mo Med 112: 301-307.
- Reichman O, Sobel J (2014) Desquamative inflammatory vaginitis. Best Pract Res Clin Obstet Gynaecol 28: 1042-1050.
- Sobel JD, Reichman O, Misra D, Yoo W (2011) Prognosis and treatment of desquamative inflammatory vaginitis.「落屑性炎症性膣炎の予後と治療。 Obstet Gynecol 117: 850-855.
 を参照してください。
を参照してください。
