När urinen bildas av njurarna samlas den i ett område som kallas njurbäckenet. Nästan som en tratt som används för att hälla motorolja i bilmotorn är njurbäckenet brett upptill och smalnar av nedtill, vilket gör att urinen hamnar i urinledaren.
Urinledaren, som är ett långt tunt muskulärt rör, transporterar sedan urinen från bäckenet för att lagras i urinblåsan. Ureteropelvic junction obstruction (UPJ-obstruktion) är ett tillstånd där det uppstår en blockering vid den korsning där bäckenet och urinledaren möts (dvs. vid basen av ”tratten”). Vid en UPJ-obstruktion kan urinen inte passera från njuren till urinledaren, vilket leder till att både urinen och trycket byggs upp inne i njurbäckenet och njuren och orsakar smärta, njursten och/eller försämrad njurfunktion med tiden (figur 1).

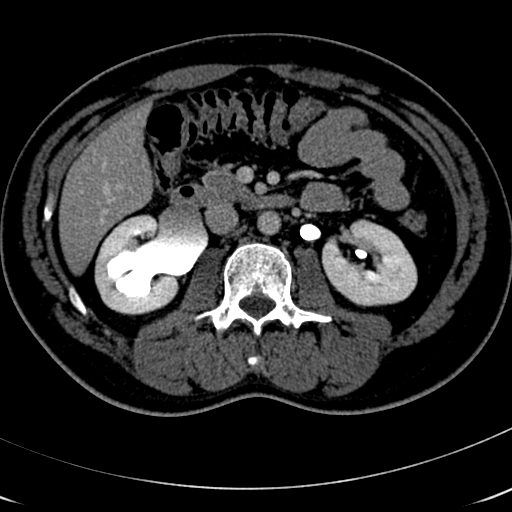
Figur 1. Datortomografi som visar en höger UPJ-obstruktion med dilatation av njurbäckenet som reparerades med robotpyeloplasty.
Bemärk att den vänstra njuren är normal och icke dilaterad.
Majoriteten av patienterna med detta tillstånd föds med predispositionen för UPJ-obstruktion. För andra utvecklas det med tiden, antingen på grund av trauma, kroppstillväxt, ärrvävnad, uretärens knutar eller klaffar, ett korsande blodkärl eller (sällan) en tumör.
Den traditionella behandlingen av obstruktion av ureteropelvic junction är ett stort öppet kirurgiskt snitt under revbenet för att skära ut ärrområdet och återansluta den friska urinledaren till njurbäckenet. Under de senaste åren har robotisk pyeloplast utvecklats för att ge samma höga framgångsfrekvens som med öppen pyeloplast (>90 %) samtidigt som man undviker det stora snittet och tillhörande smärta och morbiditet.
Kirurgin
Preoperativ uretärstent
 Avhängigt av hur obstruerad din njure är kan det hända att du får en tillfällig uretärstent med förvaring i urinledaren placerad före din robotpyleoplastikoperation eller under operationen för att förbigå UPJ-obstruktionen och avlasta trycket och urinen från din obstruerade njure. Beroende på hur länge din stent har varit på plats kan din stent behöva bytas ut mot en ny före eller under operationen. Din kirurg kommer att diskutera med dig tidpunkten och det eventuella behovet av att byta ut din stent.
Avhängigt av hur obstruerad din njure är kan det hända att du får en tillfällig uretärstent med förvaring i urinledaren placerad före din robotpyleoplastikoperation eller under operationen för att förbigå UPJ-obstruktionen och avlasta trycket och urinen från din obstruerade njure. Beroende på hur länge din stent har varit på plats kan din stent behöva bytas ut mot en ny före eller under operationen. Din kirurg kommer att diskutera med dig tidpunkten och det eventuella behovet av att byta ut din stent.
Operationen
Robotisk pyeloplasty är en toppmodern laparoskopisk teknik som utförs på samma sätt som den öppna operationen, förutom att 4-5 små (< 1 cm) snitt används i stället för ett stort flank- eller buksnitt (Figur 2).
Genom dessa nyckelhålsincisioner placeras portaler eller trokars för att möjliggöra införandet av robothandledda instrument som gör det möjligt för kirurgen att skära bort obstruktionen och utföra reparationen. Vid University of Florida använder vi rutinmässigt det kirurgiska robotsystemet da Vinci S för att skräddarsy rekonstruktionen mellan njurbäckenet och urinledaren (figur 3).
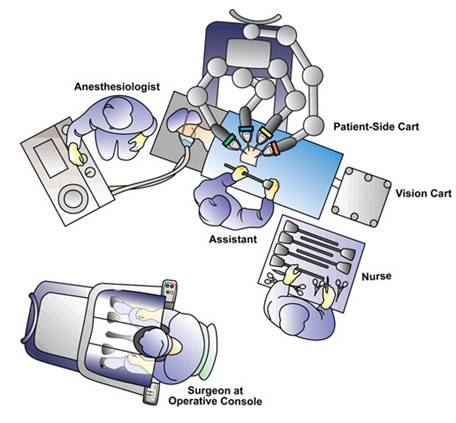
Med den opererande kirurgen som sitter några meter bort vid kirurgens operatörskonsol styrs robotinstrumenteringen av kirurgen i realtid med en mycket exakt rörelseskalering (figur 4).
Kirurgen styr 2-3 robotinstrument med flera led för att utföra uppgifterna dissektion, kauterisering, skärning och suturering (figur 5).

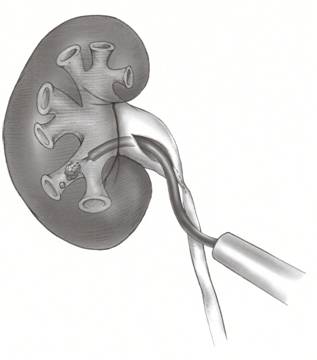 Det är dessutom så att kirurgen styr en stereoskopisk lins som ger en tredimensionell, högupplöst bild av anatomin. Den drabbade njuren dissekeras sedan och friläggs. Området med obstruktionen avslöjas och excideras. Om det finns ett korsande kärl bevaras kärlet eller kärlen och reparationen transponeras bakom blodkärlet för att förhindra återkommande tryck och obstruktion. Hos patienter som har utvecklat njursten till följd av sin UPJ-obstruktion kan dessa stenar avlägsnas genom att placera ett flexibelt teleskop i njuren med korvextraktion av stenarna innan uretern återkopplas till njurbäckenet (figur 6).
Det är dessutom så att kirurgen styr en stereoskopisk lins som ger en tredimensionell, högupplöst bild av anatomin. Den drabbade njuren dissekeras sedan och friläggs. Området med obstruktionen avslöjas och excideras. Om det finns ett korsande kärl bevaras kärlet eller kärlen och reparationen transponeras bakom blodkärlet för att förhindra återkommande tryck och obstruktion. Hos patienter som har utvecklat njursten till följd av sin UPJ-obstruktion kan dessa stenar avlägsnas genom att placera ett flexibelt teleskop i njuren med korvextraktion av stenarna innan uretern återkopplas till njurbäckenet (figur 6).
Ureterns och njurbäckenets ändar spatuleras och återkopplas med hjälp av suturer för att möjliggöra en bred anslutning. Ett dränage placeras i slutet av operationen och avlägsnas i allmänhet inom 24-48 timmar. Det kvarvarande ureterstentet bibehålls i fyra veckor och avlägsnas sedan på kliniken vid ett postoperativt besök.
Potentiella risker och komplikationer
Som vid alla större operationer kan komplikationer, även om de är sällsynta, förekomma vid laparoskopisk pyeloplasty. Potentiella risker och komplikationer med denna operation inkluderar men är inte begränsade till följande:
- Blödning: Blodförlust under detta ingrepp är vanligtvis mindre än 100 cc med sällsynt behov av blodtransfusion (<2 % av patienterna). Om du är intresserad av autolog blodtransfusion (donation av eget blod) före operationen måste du informera din kirurg om detta. Detta kan ordnas lokalt i Gainesville, FL på Civitan Regional Blood center eller på ditt lokala Röda Kors.
- Infektion: Även om patienterna får intravenösa antibiotika med brett spektrum omedelbart före operationen kan infektioner i urinvägarna och hudinskärningar fortfarande förekomma, men de är sällsynta. Om du får några tecken eller symtom på infektion efter operationen (feber, dränering från eller rodnad runt snitten, urinfrekvens/besvär, smärta), vänligen kontakta oss omedelbart.
- Återfall av njurobstruktion: Även om den är mycket effektiv är robotisk pyeloplasty förknippad med en < 5-10 % risk för återkommande obstruktion. Om obstruktionen återkommer kan ofta ett endoskopiskt ingrepp med hjälp av en laser behövas för att ”skära” ärrvävnaden från insidan av urinledaren. För patienter med obstruktion i samband med kronisk smärta finns det vissa studier som tyder på att smärtan kanske aldrig upphör, även när njuren inte längre är obstruerad. För dessa sällsynta omständigheter kanske konservativa åtgärder som kroniska smärtmediciner eller stentning inte fungerar, och ibland krävs avlägsnande av njuren (dvs. nefrektomi).
- Ihållande smärta: En del patienter som genomgår robotisk pyeloplasty kommer att fortsätta att ha kronisk njursmärta trots att obstruktionen har lösts.
- Urinläckage: Ibland kan anastomosen läcka urin från 24 timmar till flera veckor efter operationen. Om ett urinläckage uppstår kommer dränaget att stanna på plats tills det läker, och vanligtvis behöver patienterna en uretär stent och en foley-kateter (blåskateter) för att möjliggöra fullständig dekompression av urinvägarna för att uppmuntra till spontan stängning av läckaget.
- Skada på angränsande vävnad/organ: Även om det är ovanligt kan angränsande organ och vävnader skadas till följd av din operation. Detta inkluderar tjocktarmen, tarmen, kärlstrukturer, nerver, muskler, mjälte, lever, bukspottkörtel och gallblåsa. Om det uppstår skador i lunghålan kan det krävas ett litet bröstkorgsrör för att evakuera luft, blod och vätska runt lungan, så att lungan kan expandera och fungera korrekt. I sällsynta fall kan ytterligare kirurgi krävas för att åtgärda oväntade skador på intilliggande organ.
- Incisionsbråck: På grund av de små laparoskopiska snitten kan bråck på dessa ställen sällan utvecklas. Dessutom stängs större snitt noggrant innan operationen avslutas för att minimera risken för bråck.
- Fullständigt avlägsnande av njure: I mycket sällsynta fall kan det uppstå omständigheter som kan leda till att din kirurg tar bort hela njuren vid operationstillfället. Dessa inkluderar överdriven blödning eller en tumör som dyker upp i njuren och som inte uppskattades på bildundersökningar före operationen. I sådana fall kan njuren i allmänhet avlägsnas på ett säkert sätt genom robot- eller laparoskopisk kirurgi och kräver ofta inte konvertering till öppen kirurgi.
- Konvertering till öppen kirurgi: I sällsynta fall av komplikationer eller på grund av svårigheter att dissekera med hjälp av robotkirurgi krävs ibland konvertering till öppen kirurgi. Detta kan resultera i ett större standardöppet snitt och eventuellt en längre återhämtningsperiod.
Vad man kan förvänta sig efter operationen
Omedelbart efter operationen kommer du att föras till uppvakningsrummet och sedan förflyttas till ditt sjukhusrum när du är helt vaken och alert.
- Postoperativ smärta: Även om de flesta patienter under de första dagarna efter operationen upplever mild smärta vid snittställena, kontrolleras detta i allmänhet väl med hjälp av intravenös smärtstillande medicinering, patientstyrd anestesipump eller oral smärtstillande medicinering som tillhandahålls av din sjuksköterska. Du kan uppleva en mindre övergående axelsmärta (1-2 dagar) som är relaterad till den koldioxidgas som används för att blåsa upp din buk under den laparoskopiska operationen.
- Illamående: Illamående är vanligt efter alla operationer, särskilt i samband med allmän anestesi. Detta är vanligtvis övergående och kontrolleras av medicinering som kan administreras vid behov av din sjuksköterska.
- Urinkateter: En urinkateter (även kallad foley-kateter) placeras för att tömma din urinblåsa vid tidpunkten för operationen medan du sover. Detta är i försök att övervaka din urinproduktion under det första dygnet eller så efter operationen. Den avlägsnas vanligtvis av din sjuksköterska när du kan gå bekvämt. Det är inte ovanligt att du har blodfärgad urin under några dagar efter operationen medan katetern sitter på plats.
- Flankdrain: Ett litet genomskinligt rör eller dränage placeras under operationen som går ut från sidan av din flank. Utflödet från dränaget kommer att se blodfärgat ut men bör vara minimalt. Dränaget tjänar i första hand till att identifiera en eventuell överdriven blödning eller ett urinläckage från njurbäckenet-ureteranastomosstället. Dränaget avlägsnas vanligtvis samma dag som du skrivs ut från sjukhuset om utflödet förblir lågt.
- Ureterstent: Vid alla pyeloplastiker placeras ett litet flexibelt rör av plast som kallas uretärstent. Stentet tjänar till att underlätta dränering av urinen ut ur njuren och ner till blåsan i stället för ut ur anastomosstället. Ungefär 4 veckor efter operationen kommer stenten att avlägsnas på kontoret av din kirurg.
- Kost: Din kost kommer att avancera långsamt efter operationen från vätska till fast föda så som det tolereras. Det är ofta så att din aptit kommer att vara dålig i upp till en vecka
efter operationen. Dessutom är din tarmfunktion ofta trög på grund av effekterna av operationen och den allmänna anestesin. Det är av dessa två skäl som vi rekommenderar att du endast tar små mängder vätska genom munnen åt gången tills du börjar få flatus och din aptit återvänder. Under tiden kommer din intravenösa kateter att förse din kropp med nödvändig vätska när ditt orala intag förbättras. - Trötthet: Trötthet: Trötthet är ganska vanligt efter en operation och bör avta inom några veckor efter operationen.
- Incitativ spirometri: Du kommer att förväntas göra några mycket enkla andningsövningar för att hjälpa till att förebygga luftvägsinfektioner genom att använda en incitativ spirometriapparat (dessa övningar kommer att förklaras för dig av vårdpersonalen under din sjukhusvistelse). Hosta och djup andning är en viktig del av din återhämtning och bidrar till att förebygga lunginflammation och andra lungkomplikationer.
- Ambulering: På kvällen efter operationen är det mycket viktigt att du stiger upp ur sängen och börjar gå under överinseende av din sjuksköterska eller familjemedlem för att förhindra att blodproppar bildas i dina ben. Du kan också förvänta dig att få SCD:er (sequential compression devices) lindade runt underbenen och vaden för att förhindra att blodproppar, så kallade djupa ventromboser, bildas i benen. Dagarna efter operationen rekommenderas patienterna att gå minst 4-6 separata gånger om dagen i korridorerna. Detta tjänar till att ytterligare minska förändringen av djup ventrombos och påskynda återgången till tarmfunktionen.
- Förstoppning/Gaskramper: Du kan få tröga tarmar under flera dagar efter operationen som en följd av anestesin. Suppositorier och avföringsmjukare ges vanligtvis för att hjälpa till med detta problem. Att ta en tesked mineralolja dagligen hemma hjälper också till att förebygga förstoppning. Narkotisk smärtstillande medicinering kan också orsaka förstoppning och därför uppmuntras patienterna att avbryta all narkotisk smärtstillande medicinering så snart efter operationen som det tolereras.
- Sjukhusvistelse: Längden på sjukhusvistelsen efter robotisk pyeloplasty är i allmänhet 1 dag.
Vad man kan förvänta sig efter utskrivning från sjukhuset
- Smärtkontroll: För majoriteten av patienterna kan det vara nödvändigt med en till två dagars oral narkotisk smärtmedicinering, varefter extra stark Tylenol vanligtvis räcker för att hantera smärtan. Återigen bör narkotiska läkemedel minimeras för att undvika förstoppning och överdriven sedering.
- Duschning: Patienterna kan duscha omedelbart när de skrivs ut från sjukhuset och låta sina snitt bli blöta. När de väl har kommit ut ur duschen ska de torka upp snittställena och undvika tunga krämer eller lotioner. Badkar eller varma badkar under de första två veckorna avråds från att användas, eftersom detta gör att snitten blötläggs under en längre tid och ökar risken för infektion. Du kan duscha när du kommer hem från sjukhuset. Dina sårställen kan bli blöta, men måste klappas torra omedelbart efter att du duschat. Din kirurg kan välja att placera kirurgiskt ”lim” på din hud efter stängning. Detta fungerar som en barriär mot infektioner och kommer att falla av med tiden. Alternativt kan självhäftande tejp, så kallade Steri-strips, placeras över dina snitt. Dessa kan tas bort en vecka efter operationen. Suturerna under huden löses upp inom 4-6 veckor.
- Aktivitet: Gå 4-6 gånger om dagen under de första två veckorna efter operationen på ett plant underlag uppmuntras starkt eftersom långvarigt sittande eller liggande kan öka risken för lunginflammation och djup ventrombos. Det är tillåtet att gå i trappor. Inga tunga lyft eller ansträngning under upp till 4 veckor efter operationen. Patienterna får börja köra bil när de slutat med narkotiska smärtstillande läkemedel och har fullt rörelseomfång i midjan. De flesta patienter kan återgå till full aktivitet inklusive arbete i genomsnitt 3-4 veckor efter operationen.
- Kost: Patienterna kan återuppta en vanlig kost som tolereras. Ett tecken som varnar en patient för när en vanlig diet kan försöka är när patienten börjar passera flatus.
- Uppföljningsmöte: Patienterna bör boka en uppföljningstid med sin kirurg genom att kontakta UF Health Urology – Medical Plaza på 352-265-8240 för en tid för att ta bort uretärstentet 4 veckor efter operationen. Din kirurg kommer att informera dig om tidpunkten och schemat för klinikbesök efter operationen.
- Patologiresultat: Patologiresultaten från din operation är vanligtvis tillgängliga inom en vecka efter operationen. Dina resultat kommer att diskuteras med dig antingen via telefon eller direkt på kontoret under ett uppföljningsmöte.
Frekvensfrågor (FAQ)
Vad är fördelen med robotiserad pyeloplasty jämfört med öppen kirurgi?
Robotkirurgi för att behandla symtomatisk UPJ-obstruktion har betydande fördelar för patienten, bland annat minskad blodförlust och blodtransfusioner, minskad smärta, kortare sjukhusvistelse, förbättrad kosmos och snabbare återhämtning jämfört med öppen kirurgi. Det har därför blivit standard för kirurgisk behandling av UPJ-obstruktion. Publicerade resultat av laparoskopisk pyeloplasty verkar vara jämförbara med resultaten av öppen pyeloplasty när det gäller upplösning av obstruktion och symtom.
Varför använda roboten för denna operation?
Vid University of Florida använder vi rutinmässigt da Vinci-robotten för att skräddarsy rekonstruktionen och för att utföra anastomosen. Robothandlederna i da Vinci ger kirurgen en rörelsefrihet och smidighet som inte kan uppnås enbart med enkla laparoskopiska instrument. Detta resulterar i effektivare suturering och dissekering under den kirurgiska reparationen av din UPJ-obstruktion.
Är det potentiella nackdelar med det robotbaserade tillvägagångssättet jämfört med det öppna?
I allmänhet finns det inga särskilda nackdelar. I vissa situationer kan det dock vara nödvändigt med öppen kirurgi (se nedan).
Vilka patienter är inte bra kandidater för robotisk pyeloplasty?
Patienter som tidigare har genomgått flera och omfattande bukkirurgiska ingrepp, särskilt njurkirurgi, kan ha överdriven ärrbildning runt njuren och njurbäckenet och kan därför inte vara idealiska kandidater för ett laparoskopiskt tillvägagångssätt. I sådana fall kan ett öppet tillvägagångssätt krävas. Patienter med medicinska tillstånd som allvarliga lung- och hjärtsjukdomar kanske inte kan tolerera ett laparoskopiskt tillvägagångssätt på grund av behovet av allmänbedövning.
Vad händer om komplikationer uppstår och konvertering till öppen kirurgi krävs?
Och även om det är ytterst sällsynt, kan konvertering till öppen kirurgi krävas om det uppstår svårigheter med dissektion under det robotiska tillvägagångssättet. Våra kirurger är utbildade i öppna kirurgiska tillvägagångssätt samt laparoskopi och är därför väl rustade för att slutföra operationen på ett öppet sätt om det skulle behövas.
Vad är den totala framgångsfrekvensen för robotisk pyeloplasty?
Framgångsfrekvensen när det gäller fullständig radiografisk upplösning av obstruktionen är cirka 90 % med symtomlindring i cirka 95 %. I jämförelse är endoskopiska tekniker som endopyelotomi förknippade med en framgångsfrekvens på 70-80 %. Ballongvidgning av en UPJ-obstruktion är sällan en långsiktig lösning för detta tillstånd.
