
Millioner af amerikanere har fået foretaget refraktiv hornhindekirurgi. Efterhånden som disse mennesker bliver ældre, er de nu begyndt at udvikle grå stær. Det er patienter, som tidligere har taget skridt til at reducere brugen af optisk udstyr, så deres postoperative forventninger til kataraktoperation er typisk meget højere end hos den gennemsnitlige patient.
Flere faktorer gør det meget vanskeligere at opnå et præcist refraktivt resultat for postoperative cornearefraktive patienter. Hovedproblemet: Det er vanskeligt at måle hornhindeeffekten efter refraktiv kirurgi, så beregningen af den intraokulære linses styrke er meget mere kompliceret i disse tilfælde.
Optometristerne skal forstå, hvad der gør disse beregninger efter refraktiv kirurgi vanskelige, så de kan tage skridt til at hjælpe postoperative refraktive patienter med at få de oplysninger, som de får brug for, når de udvikler grå stær. Ved at have disse oplysninger vil det blive lettere for patientens kataraktkirurg at opnå en mere præcis beregning af patientens IOL-effekt.
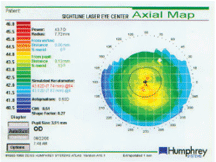
Dette kort viser patientens præoperative topografi med simuleret K, som er meget tæt på den manuelle K.
Et voksende problem
Siden Food and Drug Administration godkendte LASIK i slutningen af 1995, har mere end 7,1 millioner amerikanere fået foretaget proceduren, ifølge analysefirmaet Market Scope LLC. Gennemsnitsalderen for laserpatienterne har konsekvent ligget omkring 39 år.1 Det betyder, at gennemsnitsalderen for patienter, der fik foretaget refraktiv kirurgi i 1996, nu er 51 år, og mange er i 60’erne.
I et lille, men stadigt voksende antal kommer disse patienter til kataraktoperation. Det er klart, at et større antal af disse patienter vil få brug for kataraktoperation i fremtiden, så vi vil alle have flere af disse patienter i vores praksis.
Beregning af IOL-effekt
Beregningen af IOL-effekten til kataraktoperation kræver en nøjagtig måling af øjets hornhindeeffekt, aksiallængde, dybde i det forreste kammer og hornhindediameter. Disse målinger indsættes derefter i formler, der beregner den styrke af den IOL, der er nødvendig for at opnå det ønskede refraktive resultat. Disse formler er blevet udviklet med tiden og har nået et så avanceret niveau, at de nu endda er i stand til at vurdere implantatets position i øjet for at beregne IOL’ens styrke mere præcist2
I en postoperativ refraktiv patient er de traditionelle målinger af hornhindeeffekten ikke længere korrekte. Denne unøjagtighed i målingen af hornhindeeffekten forrykker også vurderingen af IOL-positionen i øjet, hvilket forværrer IOL
effektfejlen. Hvis der ikke foretages justeringer for denne hornhindefejl, vil beregningen af IOL-effekten være unøjagtig med et beløb, der er direkte proportionalt med niveauet af den refraktiv kirurgiske korrektion.
Standardinstrumenter, der måler hornhindeeffekten, måler faktisk krumningsradius af den forreste overflade og antager derefter et brydningsindeks for hornhindevævet og et forhold mellem den forreste overflade og den bageste overflade. Det er disse oplysninger, der anvendes til at bestemme hornhindens refraktionsevne.
Laserrefraktiv kirurgi ændrer ikke brydningsindekset, men det ændrer forholdet mellem den forreste hornhindeoverflade og den bageste hornhindeoverflade. For at opnå en diopters refraktiv korrektion af nærsynethed med laserkirurgi udflades den forreste overflade med ca. 1,4 mm. Målt ved keratometri vil dette svare til ca. 0,75 D mindre styrke. For hver diopters korrektion, der opnås ved laserkirurgi, ændres den målte hornhindeeffekt således kun med tre fjerdedele af en dioptere. Derfor måles hornhindeeffekten med standardinstrumenter efter myopisk laserrefraktiv kirurgi stærkere end den virkelige hornhindeeffekt. Hvis denne fejl i hornhindeeffekten indsættes i standardformlerne, vil den valgte IOL resultere i et hyperopisk resultat.
Hvis en patient med en hornhindeeffekt på 44,00 D præoperativt f.eks. får 4,00 D myopibehandling i hornhindeplanet; vil den sande hornhindeeffekt derefter være 40,00 D. Den målte styrke vil imidlertid være 41,00 D. Hvis den ujusterede målte styrke anvendes til beregning af IOL-styrken for en kataraktpatient, vil resultatet være 1,00 D hyperopi. Dette sker, fordi formlen anvender en målt hornhindeeffekt, der er 1,00 D stærkere end den faktiske effekt. På samme måde, hvis en patient med samme hornhindeeffekt har 8,00 D behandling i hornhindeplanet, vil den virkelige hornhindeeffekt være 36,00 D, men den målte effekt vil være 38,00 D, hvilket giver en hyperopisk fejl på 2,00 D.
Korrekte K-aflæsninger
Som ovenstående diskussion antyder, skal vi justere den målte hornhindeeffekt for at nå frem til et mere nøjagtigt skøn over den sande hornhindeeffekt ved at bruge enten den præoperative hornhindeeffektmåling plus den opnåede refraktive korrektion i hornhindeplanet eller den postoperative hornhindeeffektmåling minus ca. 25 % af den opnåede refraktive korrektion.
I den præoperative metode fratrækkes den opnåede refraktive korrektion fra den præoperative Ks. Dette kræver nøjagtige præoperative K-målinger og en nøjagtig stabil postoperativ refraktion.
Preoperativ K-metode
Målt præoperativ K: 44,00D
Erhvervet refraktiv korrektion i hornhindeplanet: -8,00D
Sande corneale refraktiv styrke = præoperativ K + opnået refraktiv korrektion
36.00D = 44,00D + (-8,00D)
Ved den postoperative metode fratrækkes en fjerdedel af den opnåede refraktive korrektion fra den målte postoperative K-måling.
Postoperativ K-metode
Målt postoperativt K: 38,00D
Erhvervet refraktiv korrektion i hornhindeplanet: -8.00D
Sande corneale refraktionsevne = Postoperativ K + (0,25 x -8,00D)
36,00D = 38,00D + (0,25 x -8,00D)
Både disse metoder har iboende problemer, der kan medføre unøjagtigheder:
En omhyggelig K-aflæsning foretages ofte ikke præoperativt, fordi den ikke har indflydelse på den refraktiv kirurgiske korrektion.
Der foretages ofte ikke en nøjagtig postoperativ refraktion, især hvis patienten har rimelig god ukorrigeret synsstyrke og ingen synsklager.
Det er vanskeligt at foretage en nøjagtig måling af den postoperative hornhindekrømmelse med mange af de tilgængelige instrumenter. Derfor bruger vi flere instrumenter, herunder manuelt keratometer, topograf, Orbscan (Bausch & Lomb) og IOLMaster (Carl Zeiss Meditec), til at måle hornhindens postoperative krumning og vurdere alle fund, idet vi normalt tillægger den manuelle K-aflæsning større vægt.
En anden forvirrende faktor for begge disse metoder er, at hornhindekrumningen kan ændre sig over tid efter refraktiv kirurgi. Dette er ikke et hyppigt problem, men mindre ektasier efter LASIK eller epithelhyperplasi efter PRK vil forrykke disse beregninger.
Både metoder kræver historiske optegnelser. Men det er ofte vanskeligt, selv i dag, at finde patientjournaler. Vi har haft læger, der har gravet efter journaler i kælderen på deres kontor, og patienter, der har gravet i deres skuffer for at finde gamle briller eller kontaktlinser for at finde oplysninger, der kan hjælpe i beregningen.
For nogle år siden så vi en patient, som havde gennemgået LASIK i Afrika, og vi kunne ikke finde nogen af hans journaler. Så vi fik ham til at demonstrere, hvor langt udad præoperativt han kunne flytte tryksager, før de begyndte at blive slørede. Vi fastslog, at hans præoperative nærsynethed var ca. 4,00 D, og vi brugte den postoperative metode til at opnå et fremragende refraktivt resultat.
I dette tilfælde var det heldigt, at patienten præcist kunne hjælpe med at estimere sin præoperative refraktionsfejl, men mange patienter kan ikke. Denne situation vil blive værre og værre. Kan du forestille dig at forsøge at finde en 20 eller 25 år gammel journal, når det volder os problemer at finde selv en 10 år gammel journal?
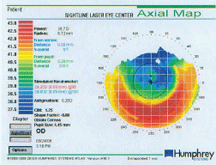
Dette kort viser patientens postoperative topografiske simulerede K, som er forskellig fra den manuelle K (38,62 x 38,87=SE38,75).
Etablering af en nøjagtig hornhindekraft er den vigtigste opgave for at nå frem til et godt refraktivt resultat for disse patienter. Der skal dog tages endnu et vigtigt skridt. Moderne IOL-beregningsformler forudsiger den postoperative placering af IOL’en i øjet. Herved justeres der for virkningen af vertexafstanden. I det postoperative øjet efter refraktiv kirurgi er hornhindens form ændret, men øjets indre strukturer er ikke ændret. Som følge heraf beregner disse formler en unøjagtig linseposition, hvilket introducerer endnu en fejlfaktor.
Der er blevet udviklet formler for postoperativ refraktiv kirurgi for at justere for denne fejl.3-6 Disse formler anvendes til at beregne IOL-styrker for disse patienter. American Society of Cataract and Refractive Surgeons (ASCRS) har oprettet en beregner på webstedet, der indeholder postoperative refraktive operationsformler. Lægerne kan indtaste data for hver formel for at beregne IOL-styrker (http://iol.ascrs.org). Der er stadig behov for nøjagtige historiske data.
Du kan gøre en forskel
Selv om der ikke er udviklet instrumenter, der nøjagtigt kan måle den postoperative forreste og bageste hornhindekrømmelse og beregne den sande hornhindekraft, har vi brug for historiske oplysninger. Der er blevet udviklet instrumenter som Pentacam (Oculus), der bliver bedre til at måle den sande hornhindekraft hos patienter efter refraktiv kirurgi. Selv når vi når dette mål, har vi stadig brug for den opnåede refraktive korrektion for nøjagtigt at kunne vurdere den korrekte IOL-position i øjet.
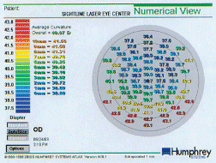
Den numeriske visning af den samme patient viser et gennemsnit af 0 mm til 4 mm-bedømmelserne på 38,83, hvilket er meget tættere på den manuelle K. Dette viser den slags problemer, som man støder på med forskellige metoder til måling af postoperativ hornhindekrømmelse. Den effektive hornhindekraft beregnes til ~37,37 dioptrier for både præ-K- og post-K-metoderne for denne -6,37 refraktive behandling.
Det er vigtigt at informere enhver hornhinde-refraktiv patient om betydningen af disse præ- og postoperative oplysninger. Det andet skridt er at gøre disse oplysninger tilgængelige for dem.
Med henblik herpå har vi for en række år siden i min private praksis designet et kort, der indeholder de nødvendige præ- og postoperative oplysninger. Vi giver alle vores corneale refraktive patienter et udfyldt eksemplar af dette kort ved deres besøg efter tre måneder. Kortet er lavet af kraftigt papir, og vi instruerer patienterne i at lægge det sammen med deres fødselsattest og andre vigtige papirer, så det er tilgængeligt, hvis og når de får brug for det. Kortet indeholder patientens præoperative og postoperative refraktioner, keratometriaflæsninger og IOP.
En præoperativ K-aflæsning skal være nøjagtig og bør ideelt set være en manuel K-aflæsning. Denne K-aflæsning bør foretages efter hornhindestabilisering, hvis patienten bærer kontaktlinser. En nøjagtig præoperativ refraktion findes i de fleste journaler, fordi den er vigtig for et nøjagtigt resultat af den refraktive kirurgi. Den postoperative K-aflæsning og refraktion måles og registreres så nøjagtigt som muligt ved tremånedersbesøget.
Pre- og postoperative fund er lette at indsamle, hvis patienten starter hos dig. Det er vanskeligere at hjælpe en patient, der kommer til dig, efter at der er foretaget refraktiv kirurgi. Det er mere sandsynligt, at patienten kan finde de præoperative oplysninger nu end i fremtiden. Giv patienten kortet til refraktiv kirurgi eller en receptblok med de nødvendige oplysninger og instruer patienten om straks at kontakte sin tidligere behandler for at få oplysningerne. Eller du kan bede patienten om at underskrive en journaludlevering, så du kan indhente oplysningerne for ham.
Den anden information, der er værdifuld for fremtidige behandlere, er det præ- og postoperative intraokulære tryk. Det er ikke nødvendigt for beregning af linser, men når hornhinden udtyndes ved refraktiv kirurgi, ændres det målte IOP. Afhængigt af, hvor meget hornhinden er tyndet ud, kan det postoperative målte intraokulære tryk sænkes med flere millimeter kviksølv (mm Hg).
Anvendelsen af dette kort viser dine patienter, at du bekymrer dig om deres fremtidige behov for syn. Dette gælder især, hvis du opsøger dem for at give dem disse oplysninger. Mange postoperative refraktive patienter vender ikke tilbage til rutinemæssig pleje. Hvis du kan identificere tidligere patienter med refraktiv kirurgi i din praksis via dit computersystem, kan du sende dem et udfyldt kort om refraktiv kirurgi sammen med en påmindelse om deres behov for løbende pleje. Denne goodwill-gestus kan være med til at fastholde patienterne og tilskynde til at henvise dem til andre patienter.
Det vigtigste er dog, at det at gøre disse oplysninger tilgængelige vil hjælpe dine patienter i fremtiden.
Når historien er historien
Der er udviklet en række regressionsformler til at beregne IOL-effekten for patienter, når der ikke er historiske oplysninger til rådighed.7 Disse formler anvender den postoperative K-måling og en justering baseret på indsamlede data fra patienter med refraktiv kirurgi. Disse formler er stadig en mindre præcis måde at beregne IOL-effekten efter refraktiv kirurgi på end de formler, der anvender de historiske data.
Det er ikke en let opgave at give disse oplysninger til patienterne, og i nogle tilfælde vil det være umuligt. Den er imidlertid vigtig nok til at retfærdiggøre den betydelige indsats, som det vil kræve. Hvis du begynder at stille disse oplysninger til rådighed for dine gamle og nye laserrefraktive patienter nu, vil du levere en service, som vil være værdifuld for dem i mange år fremover.
Dr. Phillips er formand for SightLine Laser Eye Center, LLC & SightLine Ophthalmic Associates, nær Pittsburgh, Pa., og tidligere formand for Optometric Council on Refractive Technology.
1. Personlig korrespondance med Dave Harmon, Market Scope, LLC.
2. Narvaez J, Zimmerman G, Stulting RD, Chang DH. Nøjagtighed af forudsigelse af intraokulær linsestyrke ved hjælp af Hoffer Q-, Holladay 1-, Holladay 2- og SRK/T-formlerne. J Cataract Refract Surg 2006 Dec;32(12):2050-3.
3. Walter KA, Gagnon MR, Hoopes PC Jr, Dickinson PJ. Præcis beregning af intraokulær linsestyrke efter myopisk laser in situ keratomileusis, uden om corneal styrke. J Cataract Refract Surg 2006 Mar;32(3):425-9.
4. Aramberri J. Intraokulær linsestyrkeberegning efter corneal refraktiv kirurgi: dobbelt-K-metoden. J Cataract Refract Surg 2003 Nov;29(11):2063-8.
5. Latkany RA, Chokshi AR, Speaker MG, et al. Beregning af intraokulære linser efter refraktiv kirurgi. J Cataract Refract Surg 2005 Mar;31(3):562-70.
6. Fam HB, Lim KL. En sammenlignende analyse af metoder til beregning af intraokulær linsestyrke efter myopisk excimerlaserkirurgi. J Refract Surg 2008 Apr;24(4):355-60.
7. Shammas HJ, Shammas MC. No-history-metode til beregning af intraokulær linsestyrke ved kataraktoperation efter myopisk laser in situ keratomileusis. J Cataract Refract Surg 2007 Jan;33(1):31-6.
