
Miljoonille amerikkalaisille on tehty sarveiskalvon taittovirhekirurgia. Kun nämä ihmiset ikääntyvät, heille alkaa nyt kehittyä kaihi. Nämä potilaat ovat aiemmin ryhtyneet toimenpiteisiin vähentääkseen optisten laitteiden käyttöä, joten heidän kaihileikkauksen jälkeiset odotuksensa ovat tyypillisesti paljon korkeammat kuin keskivertopotilailla.
Monien tekijöiden vuoksi leikkauksen jälkeisen sarveiskalvon taittovirheestä kärsivien potilaiden tarkan taittotuloksen saavuttaminen on paljon vaikeampaa. Suurin ongelma: Sarveiskalvon voimakkuuden mittaaminen on vaikeaa taittovoimaleikkauksen jälkeen, joten silmänsisäisen linssin voimakkuuden laskeminen on näissä tapauksissa paljon monimutkaisempaa.
Optometristien on ymmärrettävä, mikä tekee näistä taittokirurgian jälkeisistä laskutoimituksista vaikeita, jotta he voivat ryhtyä toimenpiteisiin auttaakseen postoperatiivisia taittokorvauspotilaita saamaan tietoa, jota he tarvitsevat, kun heille kehittyy kaihi. Kun heillä on nämä tiedot, potilaan kaihileikkaajan on helpompi saada aikaan tarkempi laskelma potilaan IOL-tehosta.
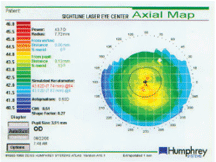
Tässä kartassa näkyy potilaan leikkausta edeltävä topografia simuloidulla K:lla, joka on hyvin lähellä manuaalista K:ta.
Kasvava ongelma
Sen jälkeen, kun Food and Drug Administration hyväksyi LASIK-menetelmän vuoden 1995 lopulla, yli 7,1 miljoonalle amerikkalaiselle on tehty toimenpide, tutkimusyhtiö Market Scope LLC:n mukaan. Laserpotilaan keski-ikä on pysynyt johdonmukaisesti noin 39-vuotiaana.1 Tämä tarkoittaa, että vuonna 1996 taittovirhekirurgian läpikäyneiden potilaiden keski-ikä on nyt 51 vuotta, ja monet heistä ovat yli 60-vuotiaita.
Pieninä mutta jatkuvasti kasvavina määrinä nämä potilaat saapuvat kaihileikkaukseen. On selvää, että tulevaisuudessa yhä useammat näistä potilaista tarvitsevat kaihileikkausta, joten meillä kaikilla tulee olemaan enemmän näitä potilaita vastaanotoillamme.
IOL-tehon laskeminen
Kaihileikkauksen IOL-tehon laskeminen edellyttää sarveiskalvon voimakkuuden, aksiaalisen pituuden, etukammion syvyyden ja sarveiskalvon läpimitan tarkkaa mittaamista silmästä. Nämä mittaukset yhdistetään kaavoihin, joilla lasketaan IOL:n teho, joka tarvitaan halutun taittovoiman saavuttamiseksi. Näitä kaavoja on kehitetty ajan mittaan, ja ne ovat kehittyneet niin pitkälle, että ne pystyvät nykyään jopa arvioimaan implantin sijainnin silmässä, jotta IOL:n teho voidaan laskea entistä tarkemmin.2
Leikkauksen jälkeisessä taittovirhepotilaassa perinteiset sarveiskalvon tehon mittaukset eivät enää pidä paikkaansa. Tämä sarveiskalvon voimakkuuden mittauksen epätarkkuus horjuttaa myös IOL:n sijainnin arviointia silmässä, mikä pahentaa IOL:n
tehovirhettä. Jos tätä sarveiskalvon virhettä ei korjata, IOL-tehon laskeminen on epätarkkaa määrällä, joka on suoraan verrannollinen taittokirurgisen korjauksen tasoon.
Sarveiskalvon voimakkuutta mittaavilla tavanomaisilla instrumenteilla mitataan itse asiassa etupinnan kaarevuussäde, minkä jälkeen oletetaan sarveiskalvokudoksen taitekerroinindeksi ja etupinnan suhde takapintaan. Tätä tietoa käytetään sarveiskalvon taittovoiman määrittämiseen.
Laserilla tehtävä taittoleikkaus ei muuta taitekerrointa, mutta se muuttaa sarveiskalvon etupinnan suhdetta sarveiskalvon takapintaan. Jotta laserleikkauksella saavutetaan yhden diopterin likinäköisyyden taitekorjaus, etupinta litistyy noin 1,4 mm:llä. Keratometrialla mitattuna tämä vastaa noin 0,75 D pienempää voimakkuutta. Näin ollen jokaista laserleikkauksella saavutettua diopterikorjausta kohti mitattu sarveiskalvon voimakkuus muuttuu vain kolme neljäsosaa diopterista. Tämän vuoksi sarveiskalvon voimakkuusmittaukset, jotka tehdään tavanomaisilla instrumenteilla myooppisen taittovoimaisen laserleikkauksen jälkeen, mitataan todellista sarveiskalvon voimakkuutta voimakkaampina. Jos tämä sarveiskalvon voimakkuuden virhe lisätään standardikaavoihin, valittu IOL johtaa hyperooppiseen lopputulokseen.
Jos esimerkiksi potilaalle, jonka sarveiskalvon voimakkuus on 44,00D preoperatiivisesti, tehdään sarveiskalvotason myopiakäsittelyä 4,00D; todellinen sarveiskalvon voimakkuus on tällöin 40,00D. Mitattu teho on kuitenkin 41,00D. Jos mukauttamatonta mitattua tehoa käytetään laskettaessa kaihipotilaan IOL-tehoa, lopputulos on 1,00D hyperopiaa. Tämä johtuu siitä, että kaavassa käytetään mitattua sarveiskalvon voimakkuutta, joka on 1,00D vahvempi kuin todellinen voimakkuus. Vastaavasti, jos potilaalla, jolla on sama sarveiskalvon teho, on 8,00D hoitoa sarveiskalvon tasolla, todellinen sarveiskalvon teho on 36,00D, mutta mitattu teho on 38,00D, mikä aiheuttaa 2,00D hyperooppisen virheen.
Korrekti K-lukema
Kuten edellä esitetystä keskustelusta käy ilmi, mitattua sarveiskalvon voimakkuutta on korjattava, jotta saadaan tarkempi arvio sarveiskalvon todellisesta voimakkuudesta käyttämällä joko sarveiskalvon voimakkuusmittausta, johon on lisätty sarveiskalvon tasolla saavutettu taitekorjaus, tai sarveiskalvon voimakkuusmittausta, josta on vähennetty leikkauksen jälkeinen sarveiskalvon voimakkuus miinus n. 25 % saavutetusta refraktiivisesta korjauksesta.
Preoperatiivisessa menetelmässä saavutettu taitekorjaus vähennetään preoperatiivisesta Ks-arvosta. Tämä edellyttää tarkkoja preoperatiivisia K-lukemia ja tarkkaa vakaata postoperatiivista refraktiota.
Preoperatiivinen K-menetelmä
Mitattu preoperatiivinen K: 44.00D
Saavutettu taitekorjaus sarveiskalvon tasolla: -8.00D
Todellinen sarveiskalvon taitekerroin = Preoperatiivinen K + saavutettu taitekorjaus
36.00D = 44.00D + (-8.00D)
Postoperatiivisessa menetelmässä neljännes saavutetusta taitekorjauksesta vähennetään mitatusta postoperatiivisesta K-lukemasta.
Postoperatiivinen K-menetelmä
Mitattu postoperatiivinen K: 38.00D
Saavutettu taitekorjaus sarveiskalvon tasolla: -8.00D
Todellinen sarveiskalvon taitekerroin = Postoperatiivinen K + (0,25 x -8,00D)
36,00D = 38,00D + (0,25 x -8,00D)
Kummassakin menetelmässä on luontaisia ongelmia, jotka voivat aiheuttaa epätarkkuuksia:
Tarkkaa K-lukemaa ei useinkaan oteta preoperatiivisesti, koska se ei vaikuta taitekirurgiseen korjaukseen.
Tarkkaa postoperatiivista refraktiota ei useinkaan tehdä, varsinkin jos potilaalla on kohtuullisen hyvä korjaamaton näöntarkkuus eikä näkövaivoja.
Sarveiskalvon postoperatiivisen kaarevuuden tarkka mittaaminen monilla saatavilla olevilla välineillä on vaikeaa. Tästä syystä käytämme useita välineitä, kuten manuaalista keratometriä, topografia, Orbscania (Bausch & Lomb) ja IOLMasteria (Carl Zeiss Meditec), sarveiskalvon postoperatiivisen kaarevuuden mittaamiseen ja kaikkien löydösten arvioimiseen, antaen yleensä enemmän painoarvoa manuaaliselle K-lukemalle.
Toinen sekoittava tekijä näiden molempien menetelmien osalta on se, että sarveiskalvon kaarevuus voi muuttua ajan mittaan taittoleikkauksen jälkeen. Tämä ei ole usein esiintyvä ongelma, mutta LASIK:n jälkeinen vähäinen ektasia tai PRK:n jälkeinen epiteelin hyperplasia saa nämä laskelmat sekaisin.
Kumpikin menetelmä edellyttää historiatietoja. Potilasasiakirjojen löytäminen on kuitenkin nykyäänkin usein vaikeaa. Meillä on ollut lääkäreitä, jotka ovat kaivaneet arkistoja toimistonsa kellareista, ja potilaita, jotka ovat kaivaneet romulaatikoistaan vanhoja silmälasejaan tai piilolinssejään etsiäkseen tietoja, jotka voivat auttaa laskennassa.
Joitakin vuosia sitten tapasimme yhden potilaan, jolle tehtiin LASIK-korjaus Afrikassa, emmekä pystyneet löytämään hänen tietojaan. Niinpä pyysimme häntä osoittamaan, kuinka kauas ulospäin hän pystyi leikkausta edeltävästi siirtämään tulostetta, ennen kuin se alkoi hämärtyä. Määritimme, että hänen preoperatiivinen likinäköisyytensä oli noin 4,00D, ja käytimme postoperatiivista menetelmää saavuttaaksemme erinomaisen refraktiivisen tuloksen.
Tässä tapauksessa oli onnekasta, että potilas pystyi auttamaan tarkasti arvioimaan preoperatiivisen taittovirheensä, mutta monet potilaat eivät pysty siihen. Tilanne pahenee entisestään. Voitteko kuvitella, että yritämme löytää 20 tai 25 vuotta vanhoja tietoja, kun jopa 10 vuotta vanhojen tietojen paikantaminen tuottaa meille ongelmia?
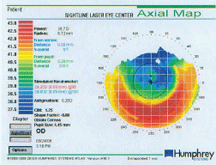
Tässä kartassa näkyy potilaan postoperatiivisen topografian simuloima K, joka poikkeaa manuaalisesta K:sta (38,62 x 38,87=SE38,75).
Tarkan sarveiskalvon voimakkuuden selvittäminen on tärkein tehtävä, kun halutaan päästä hyvään refraktoivaan lopputulokseen näillä potilailla. On kuitenkin otettava toinen tärkeä askel. Nykyaikaiset IOL-laskentakaavat ennustavat IOL:n postoperatiivisen asennon silmässä. Näin korjataan kärkivälien etäisyyden vaikutus. Sarveiskalvon muoto muuttuu leikkauksen jälkeisessä taittokirurgisessa silmässä, mutta silmän sisäiset rakenteet eivät muutu. Tämän seurauksena nämä kaavat laskevat epätäsmällisen linssin sijainnin, mikä lisää toisen virhetekijän.
Postoperatiivisen taittovirhekirurgian kaavat on kehitetty tämän virheen korjaamiseksi.3-6 Näitä kaavoja käytetään IOL-tehojen laskemiseen näille potilaille. American Society of Cataract and Refractive Surgeons (ASCRS) on perustanut verkkosivustolle laskurin, joka sisältää postoperatiivisen refraktiivisen kirurgian kaavat. Lääkärit voivat syöttää kunkin kaavan tiedot IOL-tehokkuuden laskemiseksi (http://iol.ascrs.org). Tarkkoja historiallisia tietoja tarvitaan edelleen.
Sinä voit vaikuttaa
Kunnes kehitetään instrumentteja, joilla voidaan mitata tarkasti postoperatiivinen sarveiskalvon etu- ja takakalvon kaarevuus ja laskea todellinen sarveiskalvon voimakkuus, tarvitsemme historiatietoja. On kehitetty välineitä, kuten Pentacam (Oculus), joilla voidaan yhä paremmin mitata todellista sarveiskalvon voimakkuutta taittoleikkauksen jälkeen. Vaikka saavuttaisimme tämän tavoitteen, tarvitsemme silti saavutetun taitekorjauksen, jotta voimme arvioida tarkasti IOL:n oikean sijainnin silmässä.
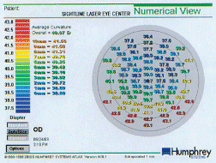
Samaisen potilaan numeerinen näkymä osoittaa 0 mm:n ja 4 mm:n välisten luokitusten keskiarvoksi 38,83, mikä on paljon lähempänä manuaalista K:ta. Tämä osoittaa, millaisia ongelmia esiintyy eri menetelmissä, joilla mitataan sarveiskalvon leikkauksen jälkeistä kaarevuutta. Tehokas sarveiskalvon voimakkuus laskee ~37,37 dioptriaa sekä ennen K:ta että K:n jälkeen käytetyillä menetelmillä tämän -6,37 refraktiivisen hoidon osalta.
On tärkeää tiedottaa kaikille sarveiskalvon taittopotilaille tämän pre- ja postoperatiivisen tiedon merkityksestä. Toinen vaihe on saattaa tiedot heidän saatavilleen.
Tässä tarkoituksessa suunnittelimme yksityisvastaanotollani muutama vuosi sitten kortin, joka sisältää tarvittavat pre- ja postoperatiiviset tiedot. Annamme kaikille sarveiskalvotaittoa taittaville potilaillemme täytetyn kopion tästä kortista kolmen kuukauden käynnin yhteydessä. Kortti on valmistettu painavasta paperista, ja ohjeistamme potilaita laittamaan sen syntymätodistuksensa ja muiden tärkeiden papereidensa joukkoon, jotta se on saatavilla, jos ja kun he sitä tarvitsevat. Kortti sisältää potilaan leikkausta edeltävät ja leikkauksen jälkeiset taittovirheet, keratometriset lukemat ja silmänpaineen.
Preoperatiivisen K-lukeman on oltava tarkka, ja mieluiten sen tulisi olla manuaalinen K-lukema. Tämä K-lukema olisi otettava sarveiskalvon stabiloinnin jälkeen, jos potilas käyttää piilolinssejä. Tarkka preoperatiivinen refraktio löytyy useimmista arkistoista, koska se on tärkeä taittovirhekirurgian tarkan lopputuloksen kannalta. Leikkauksen jälkeinen K-lukema ja refraktio mitataan ja kirjataan mahdollisimman tarkasti kolmen kuukauden käynnin yhteydessä.
Pre- ja postoperatiiviset löydökset on helppo kerätä, jos potilas lähtee mukaan. Vaikeampaa on auttaa potilasta, joka tulee luoksesi taittoleikkauksen jälkeen. On todennäköisempää, että potilas löytää preoperatiiviset tiedot nyt kuin tulevaisuudessa. Anna potilaalle taittovoimakortti tai reseptilappu, jossa luetellaan tarvittavat tiedot, ja kehota häntä ottamaan välittömästi yhteyttä aiempaan lääkäriin tietojen hankkimiseksi. Tai voit pyytää potilasta allekirjoittamaan asiakirjojen luovutusluvan, jotta voit hankkia tiedot hänen puolestaan.
Muut tiedot, jotka ovat arvokkaita tuleville lääkäreille, ovat pre- ja postoperatiivinen silmänpaine. Sitä ei tarvita linssilaskennassa, mutta kun sarveiskalvoa ohennetaan taittovirhekirurgiassa, mitattu silmänpaine muuttuu. Riippuen siitä, kuinka paljon sarveiskalvoa ohennetaan, leikkauksen jälkeen mitattu silmänpaine voi laskea useita elohopeamillimetrejä (mmHg).
Tämän kortin käyttö osoittaa potilaillesi, että välität heidän tulevista näöntarpeistaan. Tämä pätee erityisesti, jos hakeudut heidän luokseen antaaksesi heille tätä tietoa. Monet leikkauksen jälkeiset taittovirhepotilaat eivät palaa rutiinihoitoon. Jos pystyt tunnistamaan vastaanotollasi aiemmin taittoleikkaukseen osallistuneet potilaat tietokonejärjestelmän avulla, voit lähettää heille täytetyn taittoleikkauskortin sekä muistutuksen heidän jatkuvasta hoitotarpeestaan. Tämä hyvän tahdon ele voi auttaa pitämään potilaat ja kannustamaan lähetteitä.
Vaikka tärkeintä on, että näiden tietojen saataville asettaminen auttaa potilaitasi tulevaisuudessa.
Kun historia on historiaa
Muutamia regressiokaavoja on kehitetty laskemaan IOL:n voimakkuus potilaille silloin, kun historiatietoja ei ole saatavissa.7 Näissä kaavoissa käytetään postoperatiivista K-mittausta ja korjausta, joka perustuu refraktiivisen kirurgian potilailta kerättyihin tietoihin. Nämä kaavat ovat silti epätarkempi tapa laskea taittoleikkauksen jälkeinen IOL-teho kuin kaavat, joissa käytetään historiatietoja.
Tietojen antaminen potilaille ei ole helppo tehtävä, ja joissakin tapauksissa se on mahdotonta. Se on kuitenkin niin tärkeää, että se oikeuttaa sen vaatimat merkittävät ponnistelut. Jos ryhdyt nyt tarjoamaan tätä tietoa vanhoille ja uusille laserrefraktiopotilaillesi, tarjoat heille arvokasta palvelua tulevina vuosina.
Tohtori Phillips on Pittsburghin lähistöllä, Pa:ssa, sijaitsevan SightLine Laser Eye Centerin, LLC:n & SightLine Ophthalmic Associatesin johtaja ja Optometric Council on Refractive Technologyn entinen puheenjohtaja.
1. Henkilökohtainen kirjeenvaihto Dave Harmonin kanssa, Market Scope, LLC.
2. Narvaez J, Zimmerman G, Stulting RD, Chang DH. Silmänsisäisen linssin voimakkuuden ennustamisen tarkkuus Hoffer Q-, Holladay 1-, Holladay 2- ja SRK/T-kaavoilla. J Cataract Refract Surg 2006 Dec;32(12):2050-3.
3. Walter KA, Gagnon MR, Hoopes PC Jr, Dickinson PJ. Tarkka silmänsisäisen linssin voimakkuuden laskeminen myooppisen laser in situ keratomileusiksen jälkeen sarveiskalvon voimakkuuden ohi. J Cataract Refract Surg 2006 Mar;32(3):425-9.
4. Aramberri J. Intraokulaarisen linssin voimakkuuden laskeminen sarveiskalvon taittoleikkauksen jälkeen: kaksois-K-menetelmä. J Cataract Refract Surg 2003 Nov;29(11):2063-8.
5. Latkany RA, Chokshi AR, Speaker MG, et al. Intraokulaarisen linssin laskeminen taittovirhekirurgian jälkeen. J Cataract Refract Surg 2005 Mar;31(3):562-70.
6. Fam HB, Lim KL. Vertaileva analyysi silmänsisäisen linssin voimakkuuden laskentamenetelmistä myooppisen excimer-laserkirurgian jälkeen. J Refract Surg 2008 Apr;24(4):355-60.
7. Shammas HJ, Shammas MC. No-history-menetelmä silmänsisäisen linssin voimakkuuden laskemiseksi kaihileikkauksessa myooppisen laser in situ keratomileusiksen jälkeen. J Cataract Refract Surg 2007 Jan;33(1):31-6.
