Atomada de Decisão Clínica
Antes de selecionar o ultra-som, uma ATP deve confirmar que as modalidades estão listadas no plano de tratamento fisioterapêutico (POC). É comum ver simplesmente “modalidades” verificadas no plano de tratamento sem nenhum parâmetro de tratamento estipulado.
A ATP deve, portanto, ser capaz de rever o plano de tratamento, identificar uma deficiência (por exemplo, dor, restrição de tecidos moles, restrição da ROM, edema, integridade da pele) e selecionar os parâmetros de tratamento mais apropriados com base no caso do paciente.
A comunicação paciente é um componente essencial do tratamento ultra-sonográfico eficaz. A ATP deve perguntar ao paciente sobre qualquer experiência prévia com ultra-som e confirmar o consentimento informado para o tratamento proposto antes da aplicação do ultra-som. Uma tela de precauções e contra-indicações pode ser indicada dependendo da informação que uma ATP pode derivar da avaliação inicial do TP. Um paciente pode revelar uma condição médica (por exemplo, câncer) à ATP que era previamente desconhecida pela ATP.
Qualquer revelação ao paciente de uma precaução ou contra-indicação ao ultra-som que não esteja refletida no prontuário médico deve resultar na comunicação imediata ao PT supervisor antes de iniciar o tratamento. Se uma ATP tiver dúvidas sobre a segurança e eficácia de uma modalidade prescrita em um POC, a ATP deve buscar esclarecimento do TP supervisor antes de administrar a modalidade
A ATP também deve monitorar continuamente o tecido e o paciente a fim de fazer modificações oportunas no tratamento conforme necessário.
A ATP também deve reconhecer sinais de mau funcionamento do equipamento. As ATPs monitoram o equipamento de ultra-som clínico para sinais de desgaste, incluindo a integridade dos cabos elétricos e do transdutor . Uma PTA pode colocar a cabeça de som debaixo de água em um ângulo com a superfície e aumentar a intensidade para 1,0 W/cm2. A água deve ser ligeiramente ondulada/deslocada, indicando uma cabeça de som activa. Uma inspecção biomédica deve ocorrer pelo menos anualmente.
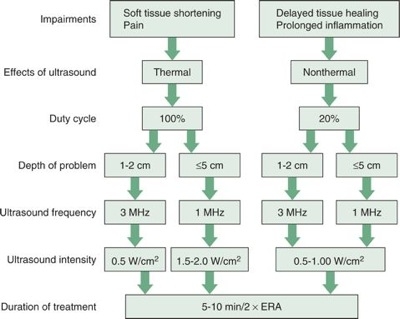
Dosagens
- Modo (contínuo ou pulsado). Os efeitos térmicos ou não térmicos pretendidos (fluxo acústico e cavitação estável) determinam o modo
- Continuo (100% ciclo de trabalho) – a energia sonora é constante durante o tratamento
- Pulsado (10%, 20%, ou 50% ciclo de trabalho) – a energia sonora tem períodos de silêncio onde não é transmitida energia. Por exemplo, a 50%, a relação entre o tempo ligado e o desligado é 1:1.
- Frequência (MHz). Isto é tipicamente 1 MHz ou 3 a 3,3MHz, dependendo do fabricante. A profundidade do tecido alvo determina a frequência
- Quanto maior a frequência, menos a onda sonora se espalhará nos tecidos.
- Quanto maior a frequência, mais rapidamente o tecido absorverá a energia acústica.
- Assim, o ultra-som fornecido nas frequências mais baixas (por exemplo, 1 MHz) permite que a energia acústica atinja o tecido mais profundo
- Intensidade (W/cm2). Esta é a potência da energia sonora e provoca efeitos de temperatura. Quanto maior a potência e intensidade, menor o tempo de tratamento para produzir um efeito térmico. O entendimento da mistura de tecidos dentro da área de tratamento (por exemplo, gordura, músculo, osso, edema) orienta a tomada de decisões de potência e intensidade.
- Tempo (min). Isto é determinado pelo conforto do paciente e pelo efeito dos tecidos que você está tentando alcançar. Frequências mais altas precisam de menos tempo de tratamento para atingir o efeito tecidual alvo. A menor intensidade precisa de um tempo de tratamento mais longo para alcançar o efeito desejado.
|
Aumento da temperatura |
>
Efeito tecidual |
| 1°C | Aumento do metabolismo, reduz inflamação leve |
|
3.6-5.4°C |
Reduz dor e espasmo muscular; aumenta o fluxo sanguíneo |
|
7.2°C |
Aumento da ROM e extensibilidade dos tecidos (em combinação com alongamento e exercício) |
Retirado de Cameron MH: Agentes Físicos em Reabilitação: From Research to Practice, ed 2, St. Louis, 2002, WB Saunders.
Cuidado que a área radiante eficaz (ERA) é determinada pelo fabricante da unidade clínica. A ERA é determinada pelo tipo e integridade do cristal no transdutor (cabeça de som). Em geral, a área de tratamento é geralmente cerca do dobro do tamanho do transdutor, a fim de produzir efeitos térmicos e não térmicos.
Propriedades do tecido
- Cada tecido mole tem as suas próprias propriedades acústicas, afectando quanta energia ultra-sónica irá absorver
- O tecido é mais denso, mais resistência haverá à energia acústica – moléculas densas e não serão “movidas” por ondas sonoras
- A menor resistência às ondas acústicas é encontrada no sangue e na água – a energia de ultra-som viaja livremente sem perder sua força
- tecido cicatricial, tendão, e ligamentos absorvem facilmente energia sónica
- Osso é muito denso – irá criar uma barreira que impede o fluxo adicional de ultra-sons da cabeça do som para o tecido circundante
- Osso também pode reflectir e refractar energia sónica (pense num efeito de “eco”), resultando em uma “onda em pé” (onda que flui em direção ao osso, refletindo do osso) e aumenta o risco ao tecido circundante por um efeito aditivo súbito da combinação de ondas (cavitação instável)
Documentação
Elementos essenciais de documentação incluem:
- Subjectivo: Especificamente, alguma declaração do paciente que inclui sua opinião sobre sua dor, função, inchaço, restrição de movimentos, condição de pele e/ou resposta ao tratamento anterior.
- Objetivo: Consentimento do paciente, posição, área de tratamento, frequência, intensidade, duração, tempo. Testes e medidas relacionadas à seleção de ultra-som (níveis de dor, medidas de perímetro, observações (vermelhidão), etc.)
- Avaliação: opinião clínica sobre os efeitos terapêuticos (dor reduzida, inchaço, etc.).), no que diz respeito aos objectivos POC e pt.
- Plano: qualquer seguimento para a próxima visita relativa à aplicação da modalidade.
Nota de amostra – 10/19/18 11:00-11:35
S: A paciente relata modestas alterações na dor no quadril de R em sua área de bursite. A dor é de 6/10 com atividade, como caminhar. Incapaz de andar > 2 quarteirões devido à dor no quadril.
O: Pt consentimento para US: Dor à palpação R trochanter bursa 6+/10. Aplicação US 0,6 W/cm2 @ 1 MHz, 50% x 6 min para bursa, seguido de suave mobilização de tecidos moles atividades de fortalecimento do abdutor em WB parcial. Instruções em HEP para exercícios de fortalecimento funcional do abdutor em PWB (ver folheto). Dor com palpação diminuiu para 4/10 após aplicação dos EUA
A: Os EUA parecem benéficos na redução da dor, permitindo alongamento manual e progresso da HEP com níveis estáveis de dor.
P: Continuar com POC, avaliar a resposta à dor e alterações funcionais na próxima visita
Layne Coledge, SPTA