Kliniskt beslutsfattande
För att välja ultraljud måste en PTA bekräfta att metoderna finns listade i den fysioterapeutiska vårdplanen (POC). Det är vanligt att man bara ser ”modaliteter” kryssade i vårdplanen utan några stipulerade behandlingsparametrar.
En PTA måste därför kunna granska vårdplanen, identifiera en funktionsnedsättning (t.ex. smärta, begränsning av mjukvävnad, ROM-begränsning, ödem, hudintegritet) och välja de lämpligaste behandlingsparametrarna utifrån patientfallet.
Patientkommunikation är en väsentlig del av en effektiv ultraljudsbehandling. En PTA bör fråga patienten om eventuella tidigare erfarenheter av ultraljud och bekräfta informerat samtycke till den föreslagna behandlingen innan ultraljud tillämpas. En genomgång av försiktighetsåtgärder och kontraindikationer kan vara indicerad beroende på den information som en PTA kan härleda från PT:s inledande utvärdering. En patient kan avslöja ett medicinskt tillstånd (t.ex. cancer) för PTA som tidigare var okänt för PTA.
Alla patienters avslöjande av en försiktighetsåtgärd eller kontraindikation för ultraljud som inte återspeglas i den medicinska journalen ska resultera i omedelbar kommunikation med den övervakande PT:n innan behandlingen påbörjas. Om en PTA har frågor om säkerheten och effektiviteten hos en ordinerad modalitet i en POC, ska PTA:n söka klargörande från den övervakande PT:n innan modaliteten administreras
En PTA måste också kontinuerligt övervaka vävnaden och patienten för att vid behov göra ändringar i behandlingen i rätt tid.
En PTA måste också känna igen tecken på felaktig funktion av utrustningen. PTA övervakar den kliniska ultraljudsutrustningen för att upptäcka tecken på slitage, inklusive elkabelns och transducerns integritet . En PTA kan placera ljudhuvudet under vatten i en vinkel mot ytan och öka intensiteten till 1,0 W/cm2 . Vattnet bör krusas/förskjutas lätt, vilket tyder på att ljudhuvudet är aktivt. En biomedicinsk inspektion bör ske minst en gång per år.
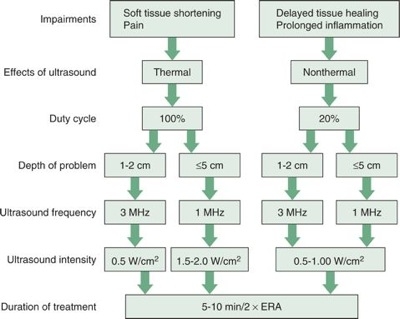
Doseringar
- Mod (kontinuerlig eller pulsad). De avsedda termiska eller icke-termiska (akustisk strömning och stabil kavitation) effekterna bestämmer läget
- Kontinuerlig (100 % arbetscykel) – ljudenergin är konstant under behandlingen
- Pulserad (10 %, 20 % eller 50 % arbetscykel) – ljudenergin har lugna perioder där ingen energi överförs. Till exempel vid 50 % är förhållandet mellan påslagen tid och avstängd tid 1:1.
- Frekvens (MHz). Detta är vanligtvis 1 MHz eller 3 till 3,3 MHz beroende på tillverkaren. Djupet på målvävnaden bestämmer frekvensen
- Desto högre frekvens, desto mindre kommer ljudvågen att spridas ut i vävnaderna.
- Desto högre frekvens, desto snabbare absorberar vävnaden den akustiska energin.
- Det är därför så att ultraljud som levereras vid lägre frekvenser (t.ex. 1 MHz) gör det möjligt för den akustiska energin att nå den djupare vävnaden
- Intensitet (W/cm2). Detta är kraften hos ljudenergin och driver temperatureffekter. Ju högre effekt och intensitet, desto kortare är behandlingstiden för att åstadkomma en termisk effekt. Förståelse för blandningen av vävnader inom behandlingsområdet (t.ex. fett, muskler, ben, ödem) styr beslut om effekt och intensitet.
- Tid (min). Detta bestäms av patientens komfort och den vävnadseffekt som du försöker uppnå. Högre frekvenser behöver kortare behandlingstid för att uppnå målvävnadseffekt. Lägre intensitet behöver längre behandlingstid för att uppnå önskad effekt.
|
Temperaturökning |
Vävnadseffekt |
|
1°C |
Ökar metabolismen, minskar mild inflammation |
|
3.6-5.4°C |
Reducerar smärta och muskelspasmer; ökar blodflödet |
|
7.2°C |
Ökar ROM och vävnadsutvidgbarhet (i kombination med stretching och träning) |

Hämtat från Cameron MH: Physical Agents in Rehabilitation: Louis, 2002, WB Saunders.
Visst att den effektiva strålningsytan (ERA) bestäms av tillverkaren av den kliniska enheten. ERA bestäms av typen och integriteten hos kristallen i transducern (ljudhuvudet). I allmänhet är behandlingsområdet i allmänhet ungefär dubbelt så stort som transduktorns storlek för att ge termiska och icke-termiska effekter.
Vävnadsegenskaper
- Varje mjukvävnad har sina egna akustiska egenskaper som påverkar hur mycket ultraljudsenergi den absorberar
- Desto tätare vävnad, desto mer motstånd kommer det att finnas mot akustisk energi – täta molekyler och inte ”flyttas” av ljudvågor
- Det lägsta motståndet mot akustiska vågor finns i blod och vatten – ultraljudsenergi färdas fritt igenom utan att förlora sin styrka
- ärrvävnad, senor, och ligament absorberar lätt sonisk energi
- Benen är mycket täta – de skapar en barriär som förhindrar ytterligare flöde av ultraljud från ljudhuvudet till den omgivande vävnaden
- Benen kan också reflektera och bryta den soniska energin (tänk på en ”eko”-effekt), vilket resulterar i en ”stående våg” (våg som flödar mot benet kraschar i våg som reflekteras från benet) och ökar risken för omgivande vävnad från en plötslig additiv effekt av kombinerade vågor (instabil kavitation)
Dokumentation
Väsentliga delar av dokumentationen är bl.a. följande:
- Subjektiv: Specifikt: Något uttalande från patienten som inkluderar dennes åsikt om smärta, funktion, svullnad, rörelsebegränsning, hudtillstånd och/eller svar på tidigare behandling.
- Objektiv: Patientens samtycke, position, behandlingsområde, frekvens, intensitet, varaktighet, tid. Tester och åtgärder i samband med val av ultraljud (smärtnivåer, omkretsmätningar, observationer (rodnad),etc.)
- Bedömning: Klinisk åsikt om terapeutiska effekter (minskad smärta, svullnad, etc.) i förhållande till POC och pt-mål.
- Plan: eventuell uppföljning för nästa besök avseende tillämpning av modalitet.
Sampelanteckning – 10/19/18 11:00-11:35
S: Patienten rapporterar blygsamma förändringar av smärta i R höft från i hennes bursitområde. Smärtan är 6/10 vid aktivitet, som att gå. Kan inte gå > 2 kvarter på grund av smärta i höften.
O: Pt samtycke till US: Smärta vid palpation av bursa i R trochanter 6+/10. Tillämpade US 0,6 W/cm2 @ 1 MHz, 50 % x 6 min på bursa, följt av försiktig mjukvävnadsmobilisering och stärkande av abduktorerna i partiell WB. Instruerades i HEP för PWB funktionella abduktorstärkande övningar (se handout). Smärta vid palpation minskade till 4/10 efter US-applikation
A: US verkar vara fördelaktigt för att minska smärta, möjliggöra manuell stretching och framskridande av HEP med stabila smärtnivåer.
P: Fortsätt med POC, utvärdera smärtrespons och funktionella förändringar vid nästa besök
Layne Coledge, SPTA